Интермедикал | Группа крови, резус фактор
Определяет принадлежность к определённой группе крови по системе АВО.
Группы крови — это генетически наследуемые признаки, не изменяющиеся в течение жизни при естественных условиях. Группа крови представляет собой определённое сочетание поверхностных антигенов эритроцитов (агглютиногенов) системы АВО.
Определение групповой принадлежности широко используется в клинической практике при переливании крови и её компонентов, в гинекологии и акушерстве при планировании и ведении беременности.
Система групп крови AB0 является основной системой, определяющей совместимость и несовместимость переливаемой крови, т. к. составляющие её антигены наиболее иммуногенны. Особенностью системы АВ0 является то, что в плазме у неиммунных людей имеются естественные антитела к отсутствующему на эритроцитах антигену. Систему группы крови АВ0 составляют два групповых эритроцитарных агглютиногена (А и В) и два соответствующих антитела — агглютинины плазмы альфа (анти-А) и бета (анти-В).
Различные сочетания антигенов и антител образуют 4 группы крови:
- Группа 0 (I) — на эритроцитах отсутствуют групповые агглютиногены, в плазме присутствуют агглютинины альфа и бета;
- Группа А (II) — эритроциты содержат только агглютиноген А, в плазме присутствует агглютинин бета;
- Группа В (III) — эритроциты содержат только агглютиноген В, в плазме содержится агглютинин альфа;
- Группа АВ (IV) — на эритроцитах присутствуют антигены А и В, плазма агглютининов не содержит.
Определение групп крови проводят путём идентификации специфических антигенов и антител (двойной метод или перекрёстная реакция).
Несовместимость крови наблюдается, если эритроциты одной крови несут агглютиногены (А или В), а в плазме другой крови содержатся соответствующие агглютинины (альфа- или бета), при этом происходит реакция агглютинации. Переливать эритроциты, плазму и особенно цельную кровь от донора к реципиенту нужно строго соблюдая групповую совместимость. Чтобы избежать несовместимости крови донора и реципиента, необходимо лабораторными методами точно определить их группы крови. Лучше всего переливать кровь, эритроциты и плазму той же группы, которая определена у реципиента. В экстренных случаях эритроциты группы 0, но не цельную кровь!, можно переливать реципиентам с другими группами крови; эритроциты группы А можно переливать реципиентам с группой крови А и АВ, а эритроциты от донора группы В — реципиентам группы В и АВ.
Чтобы избежать несовместимости крови донора и реципиента, необходимо лабораторными методами точно определить их группы крови. Лучше всего переливать кровь, эритроциты и плазму той же группы, которая определена у реципиента. В экстренных случаях эритроциты группы 0, но не цельную кровь!, можно переливать реципиентам с другими группами крови; эритроциты группы А можно переливать реципиентам с группой крови А и АВ, а эритроциты от донора группы В — реципиентам группы В и АВ.
Карты совместимости групп крови (агглютинация обозначена знаком «+»)
Эритроциты донора | Кровь реципиента | |||
A (II) | B (III) | |||
0 (I) | — | — | ||
A (II) | + | — | ||
B (III) | — | + | ||
AB (IV) | + | + | ||
Групповые агглютиногены находятся в строме и оболочке эритроцитов.
Помимо ситуаций, связанных с необходимостью переливания крови, определение группы крови, резус-фактора, а также наличия аллоиммунных антиэритроцитарных антител должно проводиться при планировании или во время беременности для выявления вероятности иммунологического конфликта матери и ребёнка, который может приводить к гемолитической болезни новорожденных.
Гемолитическая болезнь новорождённых — гемолитическая желтуха новорожденных, обусловленная иммунологическим конфликтом между матерью и плодом из-за несовместимости по эритроцитарным антигенам.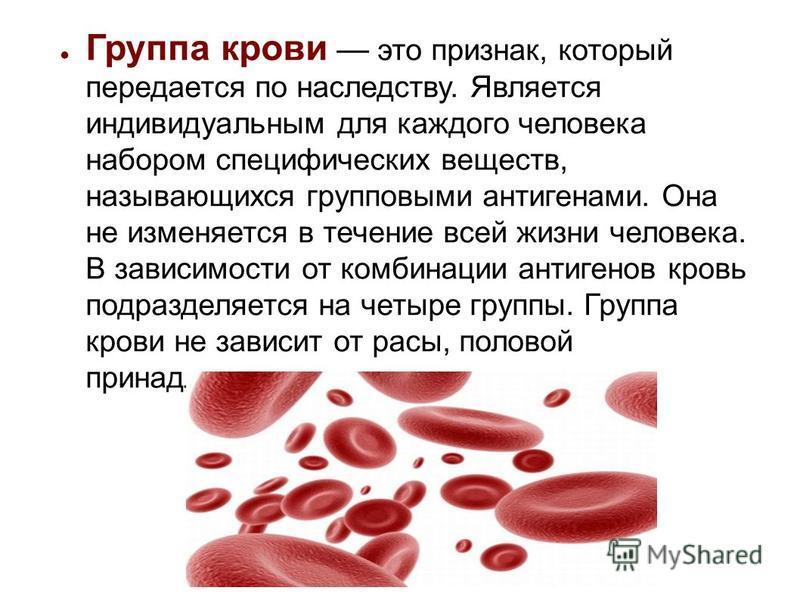 Болезнь обусловлена несовместимостью плода и матери по D-резус- или АВО-антигенам, реже имеет место несовместимость по другим резус- (С, Е, с, d, e) или М-, М-, Kell-, Duffy-, Kidd-антигенам. Любой из указанных антигенов (чаще D-резус-антиген), проникая в кровь резус-отрицательной матери, вызывает образование в её организме специфических антител. Последние через плаценту поступают в кровь плода, где разрушают соответствующие антигенсодержащие эритроциты.
Болезнь обусловлена несовместимостью плода и матери по D-резус- или АВО-антигенам, реже имеет место несовместимость по другим резус- (С, Е, с, d, e) или М-, М-, Kell-, Duffy-, Kidd-антигенам. Любой из указанных антигенов (чаще D-резус-антиген), проникая в кровь резус-отрицательной матери, вызывает образование в её организме специфических антител. Последние через плаценту поступают в кровь плода, где разрушают соответствующие антигенсодержащие эритроциты.
Предрасполагают к развитию гемолитической болезни новорожденных нарушение проницаемости плаценты, повторные беременности и переливания крови женщине без учёта резус-фактора и др. При раннем проявлении заболевания иммунологический конфликт может быть причиной преждевременных родов или выкидышей. Существуют разновидности (слабые варианты) антигена А (в большей степени) и реже антигена В. Что касается антигена А, имеются варианты: сильный А1 (более 80%), слабый А2 (менее 20%), и еще более слабые (А3, А4, Ах — редко). Это теоретическое понятие имеет значение для переливания крови и может вызвать несчастные случаи при отнесении донора А2 (II) к группе 0 (I) или донора А2В (IV) — к группе В (III), поскольку слабая форма антигена А иногда обуславливает ошибки при определении группы крови системы АВO.
Снижение или полное отсутствие естественных агглютининов альфа и бета иногда отмечается при иммунодефицитных состояниях:
- новообразования и болезни крови — болезнь Ходжкина, множественная миелома, хроническая лимфатическая лейкемия;
- врождённые гипо- и агаммаглобулинемия;
- у детей раннего возраста и у пожилых;
- иммуносупрессивная терапия;
- тяжёлые инфекции.
Трудности при определении группы крови вследствие подавления реакции гемагглютинации возникают также после введения плазмозаменителей, переливания крови, трансплатации, септицемии и пр.
Наследование групп крови. В основе закономерностей наследования групп крови лежат следующие понятия. В локусе гена АВО возможны три варианта (аллеля) — 0, A и B, которые экспрессируются по аутосомно-кодоминантному типу. Это означает, что у лиц, унаследовавших гены А и В, экспрессируются продукты обоих этих генов, что приводит к образованию фенотипа АВ (IV).
Биоматериал на исследование рекомендуется сдавать натощак.
Результат исследования в лаборатории Интермедикал выдаётся в форме:
- 0 (I) — первая группа;
- A (II) — вторая группа;
- B (III) — третья группа;
- AB (IV) — четвёртая группа крови.
При выявлении подтипов (слабых вариантов) групповых антигенов результат выдаётся с соответствующим комментарием, например, «выявлен ослабленный вариант А2, необходим индивидуальный подбор крови».
Группы крови. Резус-фактор. Переливание крови
В средние века
делались неоднократные попытки
переливания крови от животных человеку
и от человека человеку. Однако практически
все они заканчивались трагически. Первое
удачное переливание человеческой крови
пострадавшему произвел 1667 году врач
Дени. Причины тяжелых осложнений,
возникающих при гемотрансфузиях, первым
установил в 1901 году Карл Ландштейнер.
Он смешивал капли крови различных людей
и обнаружил, что в ряде случаев происходит
склеивание эритроцитов – агглютинация
и их последующий гемолиз. На основании
своих опытов Ландштейнер сделал вывод,
что в эритроцитах имеются белки-агглютиногены,
способствующие их склеиванию. Он выявил
2 агглютиногена А и В. На основании их
отсутствия или наличия в эритроцитах
разделил кровь на I, II и III группы. В 1903
г. его ученик Адриано Штурли обнаружил
IV группу крови. Позже в плазме крови
были обнаружены белки, которые
взаимодействуют с агглютиногенами и
вызывают склеивание эритроцитов.
Группы крови системы АВО обозначаются римскими цифрами и дублирующим названием антигена:
I(0) – в эритроцитах нет агглютиногенов, но в плазме содержатся агглютинины и .
II(A) – агглютиногены А и агглютинины .
III(B) – агглютиногены В и агглютинины .
IV(AB) – в эритроцитах
агглютиногены А и В, агглютининов в
плазме нет.
В настоящее время обнаружено, что в эритроцитах I группы имеется слабый H-антиген. Агглютиногены А делятся на подтипы А1 и А2. Первый подтип встречается у 80% людей и обладает более выраженными антигенными свойствами. Реакций при переливании между кровью этих подгрупп не происходит.
Наследование группы крови осуществляется за счет генов А, В и О. В хромосомах человека содержится 2 из них. Гены А и В являются доминантными. Поэтому у родителей со II и III группой крови ребенок может иметь любую из 4-х групп:
ОО
АО
ОА + ОВ = ВО
АВ
У 46% европейцев кровь первой группы, 42% – второй, 9% – третьей и
3% четвертой.
В 1940 году К.
Ландштейнер и И. Винер обнаружили в
эритроцитах еще один агглютиноген.
Впервые он был найден в крови макак-резусов.
Поэтому был назван ими резус-фактором. В отличие от антигенной системы АВО,
где к агглютиногенам А и В имеются
соответствующие агглютинины, агглютининов
к резус-антигену в крови нет. Они
вырабатываются в том случае, если
резус-положительную кровь (содержащую
резус-фактор) перелить реципиенту с
резус-отрицательной кровью. При первом
переливании резус несовместимой крови
никакой трансфузионной реакции не
будет. Однако в результате сенсибилизации
организма реципиента, через 3-4 недели
в его крови появятся резус-агглютинины.
Они очень длительное время сохраняются.
Поэтому при повторном переливании
резус-положительной крови этому
реципиенту произойдет агглютинация и
гемолиз эритроцитов донорской крови.
В отличие от антигенной системы АВО,
где к агглютиногенам А и В имеются
соответствующие агглютинины, агглютининов
к резус-антигену в крови нет. Они
вырабатываются в том случае, если
резус-положительную кровь (содержащую
резус-фактор) перелить реципиенту с
резус-отрицательной кровью. При первом
переливании резус несовместимой крови
никакой трансфузионной реакции не
будет. Однако в результате сенсибилизации
организма реципиента, через 3-4 недели
в его крови появятся резус-агглютинины.
Они очень длительное время сохраняются.
Поэтому при повторном переливании
резус-положительной крови этому
реципиенту произойдет агглютинация и
гемолиз эритроцитов донорской крови.
Другое отличие
этих двух антигенных систем состоит в
том, что резус-агглютинины имеют
значительно меньшие размеры, чем
и .
Поэтому они могут проникать через
плацентарный барьер. В последние недели
беременности, во время родов и даже при
абортах, эритроциты плода могут попадать
в кровяное русло матери. Если плод имеет
резус-положительную кровь, а мать
резус-отрицательную, то попавшие в ее
организм с эритроцитами плода
резус-антигены, вызовут образование
резус-агглютининов. Титр резус-агглютининов
нарастает медленно, поэтому при первой
беременности особых осложнений не
возникает. Если при повторной беременности
плод опять наследует резус-положительную
кровь, то поступающие через плаценту
резус-агглютинины матери вызовут
агглютинацию и гемолиз эритроцитов
плода. В легких случаях возникает анемия,
гемолитическая желтуха новорожденных.
В тяжелых эритробластоз плода и
мертворожденность. Это явление называется
резус-конфликтом. С целью его профилактики
сразу после первых подобных родов вводят
антирезус-глобулин. Он разрушает
резус-положительные эритроциты, попавшие
в кровь матери.
Если плод имеет
резус-положительную кровь, а мать
резус-отрицательную, то попавшие в ее
организм с эритроцитами плода
резус-антигены, вызовут образование
резус-агглютининов. Титр резус-агглютининов
нарастает медленно, поэтому при первой
беременности особых осложнений не
возникает. Если при повторной беременности
плод опять наследует резус-положительную
кровь, то поступающие через плаценту
резус-агглютинины матери вызовут
агглютинацию и гемолиз эритроцитов
плода. В легких случаях возникает анемия,
гемолитическая желтуха новорожденных.
В тяжелых эритробластоз плода и
мертворожденность. Это явление называется
резус-конфликтом. С целью его профилактики
сразу после первых подобных родов вводят
антирезус-глобулин. Он разрушает
резус-положительные эритроциты, попавшие
в кровь матери.
Существует 6
разновидностeй резус-агглютиногенов:
C, D, E, c, d, e. Наиболее выраженные антигенные
свойства у резус-агглютиногена D. Именно
им определяется резус-принадлежность
крови. Другие антигены этой системы
практического значения не имеют.
В настоящее время известно около 400 антигенных систем крови. Кроме систем АВО и Rh, известны систем MNSs, Р, Келла, Кидда и другие. Учитывая все антигены число их комбинаций составляет около 300 млн. Но так как их антигенные свойства выражены слабо, для переливания крови их роль незначительна.
Переливание несовместимой крови вызывает тяжелейшее осложнение – гемотрансфузионный шок. Он возникает вследствие того, что склеившиеся эритроциты закупоривают мелкие сосуды. Кровоток нарушается. Затем происходит их гемолиз и из эритроцитов донора в кровь поступают чужеродные белки. В результате резко падает кровяное давление, угнетается дыхание, сердечная деятельность, нарушается работа почек, центральной нервной системы. Переливание даже небольших количеств такой крови может закончиться смертью реципиента.
В настоящее
время допускается переливание только
одногрупповой крови по системе АВО.
Обязательно учитывается и ее
резус-принадлежность. Поэтому перед
каждым переливанием обязательно
проводится определение группы и
D-антигена крови донора и реципиента.
Для определения групповой принадлежности,
каплю исследуемой крови смешивают на
предметном стекле с каплей стандартных
сывороток I, II и III групп. Таким методом
определяются антигенные свойства
эритроцитов. Если ни в одной из сывороток
не произошла агглютинация, следовательно
в эритроцитах агглютиногенов нет. Это
кровь I группы. Когда агглютинация
наблюдается с сыворотками I и III групп,
значит эритроциты исследуемой крови
содержат агглютиноген А. Т.е. это кровь
II группы. Агглютинация эритроцитов с
сыворотками I и II групп говорит о том,
что в них имеется агглютиноген В и эта
кровь III группы. Если во всех сыворотках
наблюдается агглютинация, значит
эритроциты содержат оба антигена А и
В. Т.е. кровь IV группы. Желательно проводить
исследование и с сывороткой IV группы.
Более точно группу крови можно определить
с помощью стандартных эритроцитов I,
II, III и IV групп. Для этого их смешивают с
сывороткой исследуемой крови и определяют
содержание в ней агглютининов.
Поэтому перед
каждым переливанием обязательно
проводится определение группы и
D-антигена крови донора и реципиента.
Для определения групповой принадлежности,
каплю исследуемой крови смешивают на
предметном стекле с каплей стандартных
сывороток I, II и III групп. Таким методом
определяются антигенные свойства
эритроцитов. Если ни в одной из сывороток
не произошла агглютинация, следовательно
в эритроцитах агглютиногенов нет. Это
кровь I группы. Когда агглютинация
наблюдается с сыворотками I и III групп,
значит эритроциты исследуемой крови
содержат агглютиноген А. Т.е. это кровь
II группы. Агглютинация эритроцитов с
сыворотками I и II групп говорит о том,
что в них имеется агглютиноген В и эта
кровь III группы. Если во всех сыворотках
наблюдается агглютинация, значит
эритроциты содержат оба антигена А и
В. Т.е. кровь IV группы. Желательно проводить
исследование и с сывороткой IV группы.
Более точно группу крови можно определить
с помощью стандартных эритроцитов I,
II, III и IV групп. Для этого их смешивают с
сывороткой исследуемой крови и определяют
содержание в ней агглютининов.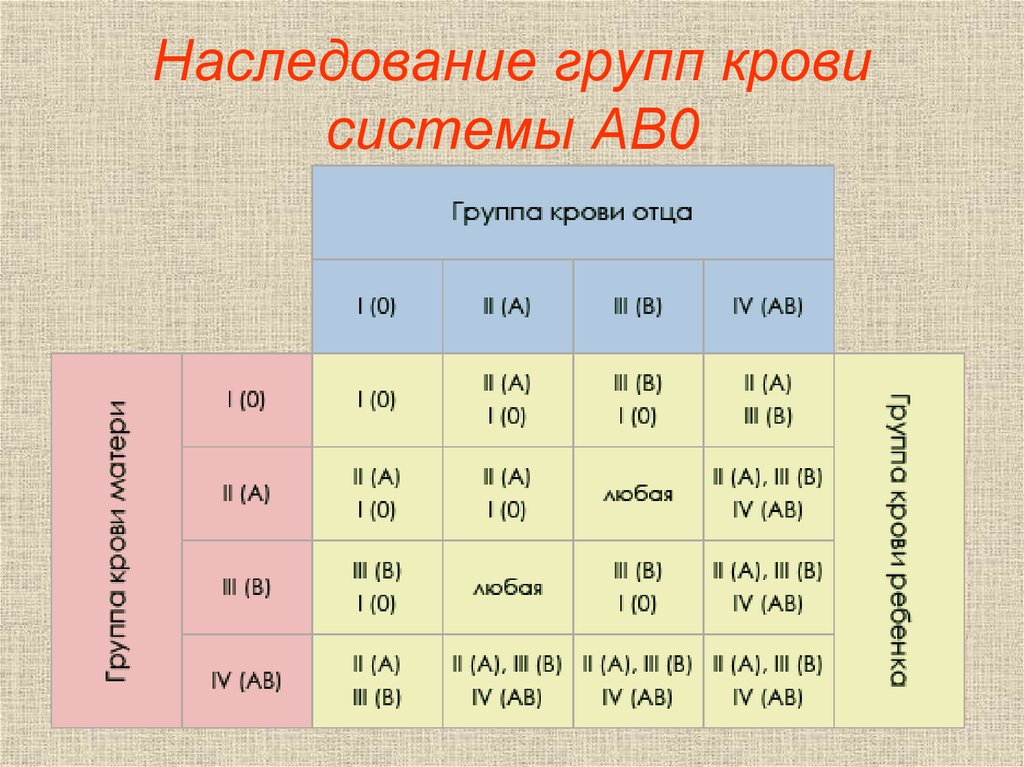 Резус
принадлежность крови определяют путем
ее смешивания с сывороткой, содержащей
резус-агглютинины.
Резус
принадлежность крови определяют путем
ее смешивания с сывороткой, содержащей
резус-агглютинины.
Кроме этого, чтобы избежать ошибки при определении группы крови и
наличия D-антигена, применяют прямую пробу. Она необходима и для выявления несовместимости крови по другим антигенным признакам. Прямую пробу производят путем смешивания эритроцитов донора с сывороткой реципиента при 370 С. При отрицательных результатах первые порции крови переливаются дробно.
Использовавшаяся раньше схема переливания крови разных групп, учитывающая содержание одноименных агглютининов и агглютиногенов сейчас не применяется. Это связано с тем, что агглютинины донорской крови вызывают агглютинацию и гемолиз эритроцитов реципиента.
Лимфа
Лимфа образуется
путем фильтрации тканевой жидкости
через стенку лимфатических капилляров.
В лимфатической системе циркулирует
около 2 литров лимфы.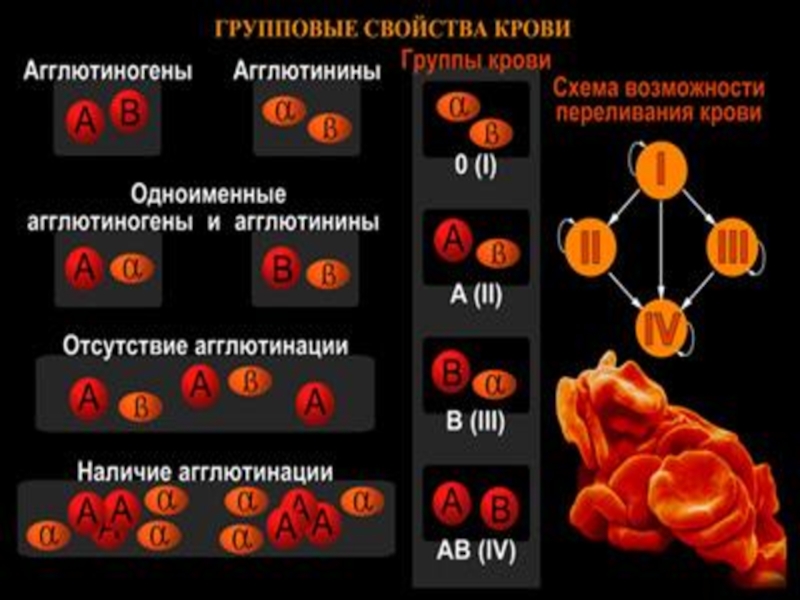 Из капилляров она
движется по лимфатическим сосудам,
проходит лимфатические узлы и по крупным
протокам поступает в венозное русло.
Удельный вес лимфы 1,012-1023 г/мм3.
Вязкость 1,7, а рН около 9,0. Электролитный
состав лимфы сходен с плазмой крови. Но
в ней больше анионов хлора и бикарбоната.
Содержание белков в лимфе меньше, чем
плазме: 2,5-5,6% или 25-65 г/л. Из форменных
элементов лимфа в основном содержит
лимфоциты. Их количество в ней 2.000-20.000
мкл 2-20 * 109 Л. Имеется и небольшое количество других
лейкоцитов. Из них больше всего моноцитов.
Эритроцитов в норме нет. Благодаря
наличию в ней тромбоцитов, фибрина,
факторов свертывания лимфа способна
образовывать тромб. Однако время ее
свертывания больше, чем у крови.
Из капилляров она
движется по лимфатическим сосудам,
проходит лимфатические узлы и по крупным
протокам поступает в венозное русло.
Удельный вес лимфы 1,012-1023 г/мм3.
Вязкость 1,7, а рН около 9,0. Электролитный
состав лимфы сходен с плазмой крови. Но
в ней больше анионов хлора и бикарбоната.
Содержание белков в лимфе меньше, чем
плазме: 2,5-5,6% или 25-65 г/л. Из форменных
элементов лимфа в основном содержит
лимфоциты. Их количество в ней 2.000-20.000
мкл 2-20 * 109 Л. Имеется и небольшое количество других
лейкоцитов. Из них больше всего моноцитов.
Эритроцитов в норме нет. Благодаря
наличию в ней тромбоцитов, фибрина,
факторов свертывания лимфа способна
образовывать тромб. Однако время ее
свертывания больше, чем у крови.
Лимфа выполняет следующие функции:
1. Поддерживает постоянство объема тканевой жидкости путем удаления ее избытка.
2. Перенос питательных
веществ, в основном жиров, от органов
пищеварения к тканям.![]()
3. Возврат белка из тканей в кровь.
4. Удаление продуктов обмена из тканей.
5. Защитная функция. Обеспечивается лимфоузлами, иммуноглобулинами, лимфоцитами, макрофагами.
6. Участвует в механизмах гуморальной регуляции, перенося гормоны и другие ФАВ.
5.6 Определение групп крови – Основы анатомии и физиологии
Перейти к содержимому
Линн Дули
К концу этого раздела вы сможете:
- Описывать два основных физиологических последствия переливания несовместимой крови
- Сравнение групп крови по системе АВО и Rh
- Определите, какие группы крови можно безопасно переливать пациентам с различными группами АВО
- Обсудить патофизиологию гемолитической болезни новорожденных
Переливание крови людям было рискованной процедурой до открытия основных групп крови человека Карлом Ландштейнером, австрийским биологом и врачом, в 1900 году. До этого момента врачи не понимали, почему быстрая смерть часто следовала за переливанием крови. Они предполагали, что вся человеческая кровь одинакова. Ландштейнер обнаружил, что плазма одних людей вызывала слипание (агглютинацию) эритроцитов других людей, и предположил, что смертельная трансфузионная реакция возникает, когда тип донорской крови, перелитой пациенту, несовместим с собственной кровью пациента. Группы крови определяются наличием или отсутствием специфических молекул-маркеров на плазматических мембранах эритроцитов. С открытием этих наследственных маркеров впервые стало возможным сопоставлять группы крови пациента и донора и предотвращать тяжелые гемолитические трансфузионные реакции и летальные исходы.
До этого момента врачи не понимали, почему быстрая смерть часто следовала за переливанием крови. Они предполагали, что вся человеческая кровь одинакова. Ландштейнер обнаружил, что плазма одних людей вызывала слипание (агглютинацию) эритроцитов других людей, и предположил, что смертельная трансфузионная реакция возникает, когда тип донорской крови, перелитой пациенту, несовместим с собственной кровью пациента. Группы крови определяются наличием или отсутствием специфических молекул-маркеров на плазматических мембранах эритроцитов. С открытием этих наследственных маркеров впервые стало возможным сопоставлять группы крови пациента и донора и предотвращать тяжелые гемолитические трансфузионные реакции и летальные исходы.
Антигены, антитела и трансфузионные реакции
Антигены — это вещества, которые организм не распознает как принадлежащие «я» и поэтому вызывают защитную реакцию лейкоцитов иммунной системы. (Дополнительную информацию об иммунитете см. в дополнительных материалах.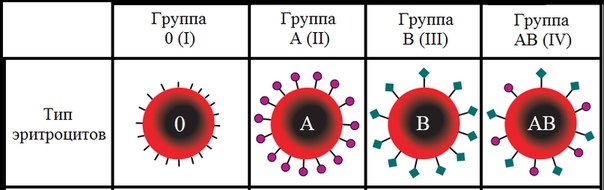 ) Здесь мы сосредоточимся на роли опосредованного антителами (гуморального) иммунитета в реакциях на переливание крови. В частности, в эритроцитах вы можете увидеть антигены, называемые изоантигенами или агглютиногенами (поверхностными антигенами), и антитела, называемые изоантителами или агглютининами. В этой главе мы будем использовать более распространенные термины антигены и антитела.
) Здесь мы сосредоточимся на роли опосредованного антителами (гуморального) иммунитета в реакциях на переливание крови. В частности, в эритроцитах вы можете увидеть антигены, называемые изоантигенами или агглютиногенами (поверхностными антигенами), и антитела, называемые изоантителами или агглютининами. В этой главе мы будем использовать более распространенные термины антигены и антитела.
Антигены, как правило, представляют собой крупные белки, но могут включать и другие классы органических молекул, включая углеводы, липиды и нуклеиновые кислоты. После переливания несовместимой крови в кровотоке появляются эритроциты с чужеродными антигенами, вызывающие иммунный ответ. Белки, называемые антителами (иммуноглобулинами), которые вырабатываются определенными В-лимфоцитами, называемыми плазматическими клетками, прикрепляются к антигенам на плазматических мембранах инфузированных эритроцитов. Большие антитела, называемые антителами IgM, могут вызывать прямое разрушение несовместимых эритроцитов посредством активации группы белков плазмы, называемых комплементом.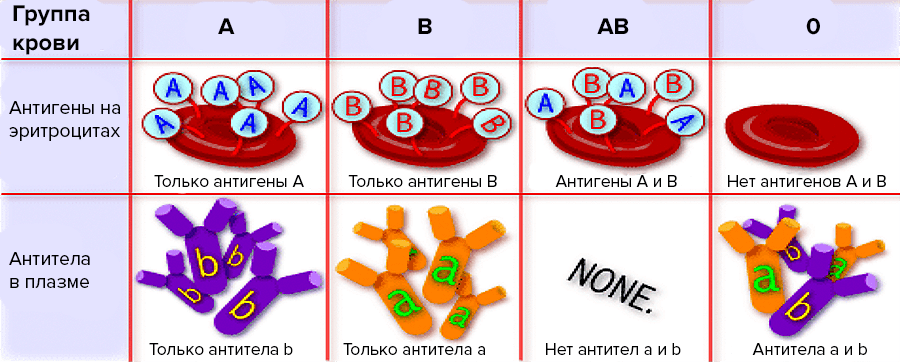 Этот тип разрушения эритроцитов называется внутрисосудистый гемолиз и эта реакция называется острой гемолитической трансфузионной реакцией, которая может привести к летальному исходу после инфузии всего 10 мл несовместимых эритроцитов. Меньшие антитела, называемые антителами IgG, связываются с несовместимыми эритроцитами и маркируют их для разрушения макрофагами в селезенке. Этот тип разрушения эритроцитов называется внесосудистым гемолизом , а реакция называется отсроченной гемолитической трансфузионной реакцией, которая не часто приводит к летальному исходу, но приводит к удалению перелитых эритроцитов, что фактически делает переливание пустой тратой времени.
Этот тип разрушения эритроцитов называется внутрисосудистый гемолиз и эта реакция называется острой гемолитической трансфузионной реакцией, которая может привести к летальному исходу после инфузии всего 10 мл несовместимых эритроцитов. Меньшие антитела, называемые антителами IgG, связываются с несовместимыми эритроцитами и маркируют их для разрушения макрофагами в селезенке. Этот тип разрушения эритроцитов называется внесосудистым гемолизом , а реакция называется отсроченной гемолитической трансфузионной реакцией, которая не часто приводит к летальному исходу, но приводит к удалению перелитых эритроцитов, что фактически делает переливание пустой тратой времени.
Во время острой гемолитической трансфузионной реакции гемоглобин выделяется в кровоток в результате внутрисосудистого гемолиза. Этот гемоглобин попадает в почки, которые отвечают за фильтрацию крови. Однако гемоглобин токсичен для эндотелиальных клеток в почках, и у пациента может быстро развиться почечная недостаточность.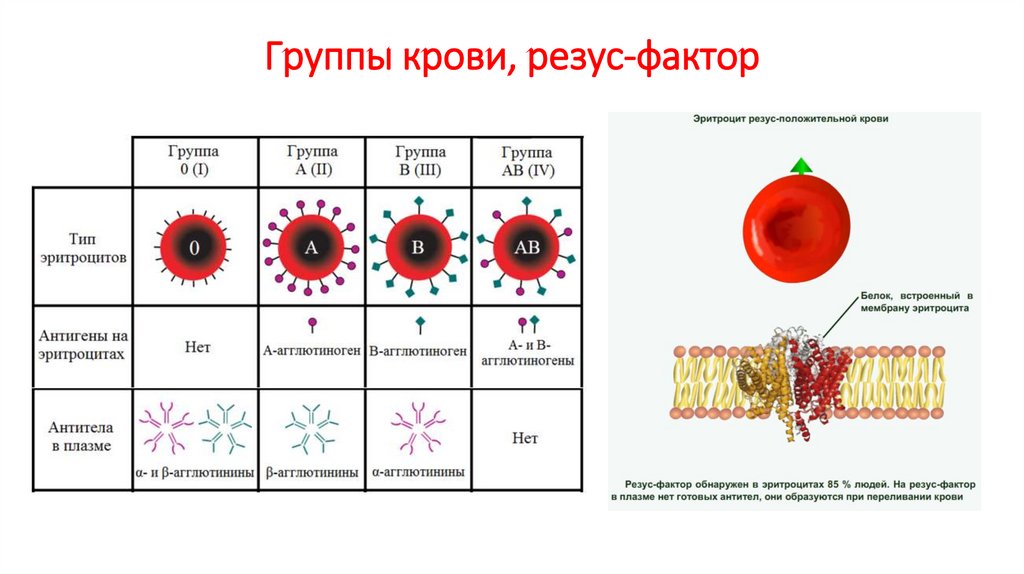 Кроме того, повреждение этих эндотелиальных клеток может вызвать коагуляцию и острую воспалительную реакцию, что может привести к шоку и смерти в течение нескольких минут.
Кроме того, повреждение этих эндотелиальных клеток может вызвать коагуляцию и острую воспалительную реакцию, что может привести к шоку и смерти в течение нескольких минут.
На мембранах эритроцитов идентифицировано более 50 антигенов, но на сегодняшний день наиболее значимыми с точки зрения их потенциального вреда для пациентов являются антигены А и В системы групп крови АВО, открытые Ландштейнером. Следующим наиболее клинически значимым антигеном является антиген D группы крови резус или Rh.
Группа крови системы АВО
Хотя группа крови ABO название состоит из трех букв, группа крови ABO обозначает наличие или отсутствие только двух антигенов, A и B. Оба являются углеводными или сахаридными антигенами, и их присутствие или отсутствие на мембране эритроцитов определяется генетически. Люди, имеющие антигены А только на поверхности мембраны эритроцитов, относятся к группе крови А, а те, чьи эритроциты имеют только антигены В, относятся к группе крови В. Люди также могут иметь антигены А и В на своих эритроцитах, и в этом случае они относятся к группе крови. АБ. Людям, у которых нет антигенов ни А, ни В, присваивается группа крови О.
Люди также могут иметь антигены А и В на своих эритроцитах, и в этом случае они относятся к группе крови. АБ. Людям, у которых нет антигенов ни А, ни В, присваивается группа крови О.
Обычно организм должен подвергаться воздействию чужеродного антигена, прежде чем антитело может быть выработано. Это не относится к группе крови ABO. У людей с группой крови А — без какого-либо предварительного контакта с несовместимой кровью — есть предварительно сформированные или встречающиеся в природе антитела к антигену В, циркулирующие в их плазме крови. Эти антитела, называемые анти-В-антителами, представляют собой антитела типа IgM и будут вызывать агглютинацию и гемолиз, если они когда-либо встретят эритроциты с В-антигенами. Точно так же у человека с группой крови B предварительно сформированы антитела против A. У людей с группой крови AB, которая имеет оба антигена, нет предварительно сформированных антител ни к одному из них. У людей с группой крови О отсутствуют антигены А и В на эритроцитах, но в их плазме крови циркулируют как анти-А, так и анти-В антитела.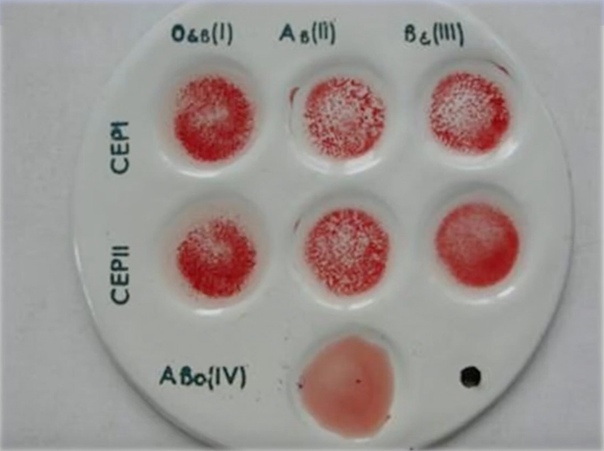 Антитела анти-А и анти-В отсутствуют при рождении, но развиваются в течение первых шести месяцев жизни в ответ на А и В-подобные вещества в окружающей среде, особенно на поверхности бактерий.
Антитела анти-А и анти-В отсутствуют при рождении, но развиваются в течение первых шести месяцев жизни в ответ на А и В-подобные вещества в окружающей среде, особенно на поверхности бактерий.
Резус-группы крови
Резус или резус-группа крови классифицируется в соответствии с наличием или отсутствием второго эритроцитарного антигена, идентифицированного как Rh. (Впервые он был обнаружен у вида приматов, известного как макака-резус, который часто используется в исследованиях, потому что его кровь похожа на кровь человека.) Хотя были идентифицированы десятки Rh-антигенов, антиген, обозначенный D, является наиболее наиболее клинически важным. Те, у кого в эритроцитах присутствует антиген Rh D (около 85 процентов американцев), описываются как резус-положительные (Rh+), а те, у кого его нет, — как резус-отрицательные (Rh-). Обратите внимание, что группа Rh отличается от группы ABO, поэтому любой человек, независимо от его группы крови ABO, может иметь или не иметь Rh-антиген на своих эритроцитах. При определении группы крови пациента резус-группу обозначают добавлением к группе АВО слова положительный или отрицательный. Например, положительный (A+) означает кровь группы ABO с присутствующим антигеном Rh(D), а отрицательный AB (AB-) означает кровь группы AB без антигена Rh(D).
При определении группы крови пациента резус-группу обозначают добавлением к группе АВО слова положительный или отрицательный. Например, положительный (A+) означает кровь группы ABO с присутствующим антигеном Rh(D), а отрицательный AB (AB-) означает кровь группы AB без антигена Rh(D).
Изучите распределение крови по группам крови ABO и Rh по странам и зависимостям (среднее значение для населения), взглянув на Таблицу 5.6.2.
В отличие от антител группы АВО, которые формируются заранее, антитела к антигену Rh вырабатываются только у индивидуумов Rh- после воздействия антигена. Этот процесс, называемый сенсибилизацией, возникает после переливания резус-несовместимой крови или, что чаще, при рождении ребенка с резус-фактором + у матери с резус-фактором. Проблемы возникают редко при первой беременности, поскольку Rh+-клетки ребенка редко проникают через плаценту (орган газообмена и обмена питательными веществами между ребенком и матерью). Однако во время или сразу после рождения резус-мать может подвергаться воздействию Rh+-клеток ребенка (рис. 5.6.1). Исследования показали, что это происходит примерно в 13-14 процентах таких беременностей. После заражения иммунная система матери начинает вырабатывать анти-Rh (анти-D) антитела. Если затем мать должна зачать еще одного Rh+ ребенка, вырабатываемые ею Rh-антитела, представляющие собой небольшие IgG-антитела, могут проникать через плаценту в кровоток плода и отмечать разрушение эритроцитов плода макрофагами в селезенке плода. Это условие, известное как гемолитическая болезнь плода и новорожденного (ГБН) или эритробластоз плода, может вызывать анемию в легких случаях, но гемолиз может быть настолько тяжелым, что без лечения плод может погибнуть в матке или вскоре после рождения. Резус-мать также может продуцировать резус-антитела после выкидыша, прерывания беременности или травмы живота во время беременности с резус-положительным плодом.
5.6.1). Исследования показали, что это происходит примерно в 13-14 процентах таких беременностей. После заражения иммунная система матери начинает вырабатывать анти-Rh (анти-D) антитела. Если затем мать должна зачать еще одного Rh+ ребенка, вырабатываемые ею Rh-антитела, представляющие собой небольшие IgG-антитела, могут проникать через плаценту в кровоток плода и отмечать разрушение эритроцитов плода макрофагами в селезенке плода. Это условие, известное как гемолитическая болезнь плода и новорожденного (ГБН) или эритробластоз плода, может вызывать анемию в легких случаях, но гемолиз может быть настолько тяжелым, что без лечения плод может погибнуть в матке или вскоре после рождения. Резус-мать также может продуцировать резус-антитела после выкидыша, прерывания беременности или травмы живота во время беременности с резус-положительным плодом.
 Антирезус-антитела начинают циркулировать в крови матери. Второе воздействие происходит при последующей беременности с Rh+ плодом в матке. Материнские антирезус-антитела могут проникать через плаценту и попадать в кровоток плода, вызывая агглютинацию и гемолиз эритроцитов плода.
Антирезус-антитела начинают циркулировать в крови матери. Второе воздействие происходит при последующей беременности с Rh+ плодом в матке. Материнские антирезус-антитела могут проникать через плаценту и попадать в кровоток плода, вызывая агглютинацию и гемолиз эритроцитов плода. Иммуноглобулин Rh (D) (Rh(D)Ig), полученный из плазмы женщин, у которых выработались Rh-антитела, может временно предотвратить развитие Rh-антител у Rh-матери, тем самым предотвращая это потенциально серьезное заболевание для плода . Антитела против Rh, введенные матери Rh-, уничтожают любые Rh+ эритроциты плода, которые могут пересечь плацентарный барьер и попасть в кровоток матери. Это эффективно предотвращает сенсибилизацию, и иммунная система матери не начинает вырабатывать резус-антитела. Rh(D)Ig обычно вводят Rh-матерям на 26-28 неделе беременности, в течение 72 часов после рождения Rh+ ребенка и после любого потенциально чувствительного события. Он оказался чрезвычайно эффективным в снижении заболеваемости HDFN. Ранее мы отмечали, что частота ГБПН при последующей беременности Rh+ от матери Rh- составляет около 13–14 процентов без профилактического лечения.
Ранее мы отмечали, что частота ГБПН при последующей беременности Rh+ от матери Rh- составляет около 13–14 процентов без профилактического лечения.
Определение групп крови по системе ABO
Лаборанты и ученые могут быстро и легко определить группу крови пациента с помощью имеющихся в продаже антител. Каплю образца крови больного помещают в отдельные лунки на пластиковой плитке или в отдельные стеклянные пробирки. В одну лунку добавляют каплю имеющегося в продаже анти-А антитела, а в другую каплю анти-В антитела. Если антиген присутствует, антитела вызывают видимую агглютинацию клеток (рис. 5.6.2). Кровь пациента также следует проверить на антиген Rh(D) с использованием имеющихся в продаже анти-Rh(D) антител.
Рисунок 5.6.2. Определение групп крови . Этот образец коммерчески выпускаемой «прикроватной» карты позволяет быстро типировать кровь как реципиента, так и донора перед переливанием. Карта содержит три реакционных участка или лунки. Один покрыт антителом анти-А, другой антителом анти-В и одним антителом анти-D. Смешивание капли крови и физиологического раствора в каждую лунку позволяет крови взаимодействовать с препаратом типоспецифических антител, также называемых антисыворотками. Агглютинация эритроцитов в данном месте указывает на положительную идентификацию антигенов крови, в данном случае антигенов А и Rh(D) для группы крови А+. Для целей переливания группы крови донора и реципиента должны быть совместимы: эритроциты донора не должны экспрессировать антигены, которые будут реагировать с антителами в плазме пациента.
Смешивание капли крови и физиологического раствора в каждую лунку позволяет крови взаимодействовать с препаратом типоспецифических антител, также называемых антисыворотками. Агглютинация эритроцитов в данном месте указывает на положительную идентификацию антигенов крови, в данном случае антигенов А и Rh(D) для группы крови А+. Для целей переливания группы крови донора и реципиента должны быть совместимы: эритроциты донора не должны экспрессировать антигены, которые будут реагировать с антителами в плазме пациента.Протоколы переливания крови по системе ABO
Во избежание трансфузионных реакций лучше всего переливать только соответствующие группы крови; то есть реципиент группы B+ должен в идеале получать кровь только от донора группы B+ и так далее. При этом в экстренных ситуациях, когда острая кровопотеря угрожает жизни больного, времени на определение группы крови и перекрестную совместимость может не быть. В этих случаях может быть перелита кровь от универсального донора эритроцитов — человека с группой крови О-. Напомним, что эритроциты типа О не содержат антигенов А или В. Таким образом, анти-А или анти-В антитела, которые могут циркулировать в плазме крови пациента, не будут встречаться с поверхностными антигенами эритроцитов в донорской крови и, следовательно, не будут спровоцированы ответной реакцией. Пациент с группой крови AB+ известен как 9.0025 универсальный получатель эритроцитов . Этот пациент теоретически может получить эритроциты любой группы крови, поскольку собственная плазма пациента, имеющая на поверхности эритроцитов антигены А и В, не содержит анти-А или анти-В антител. На рис. 5.6.3 обобщены группы крови системы ABO и связанные с ними профили антигенов и антител.
Напомним, что эритроциты типа О не содержат антигенов А или В. Таким образом, анти-А или анти-В антитела, которые могут циркулировать в плазме крови пациента, не будут встречаться с поверхностными антигенами эритроцитов в донорской крови и, следовательно, не будут спровоцированы ответной реакцией. Пациент с группой крови AB+ известен как 9.0025 универсальный получатель эритроцитов . Этот пациент теоретически может получить эритроциты любой группы крови, поскольку собственная плазма пациента, имеющая на поверхности эритроцитов антигены А и В, не содержит анти-А или анти-В антител. На рис. 5.6.3 обобщены группы крови системы ABO и связанные с ними профили антигенов и антител.
Обратите внимание, что эритроциты типа А можно вводить реципиентам с кровью группы А или АВ, поскольку в обоих случаях плазма реципиента не содержит антител против А. Однако эритроциты типа АВ нельзя вводить реципиентам с группой крови А, поскольку в этом случае плазма пациента будет содержать анти-В-антитела, которые будут реагировать с В-антигенами донорской крови.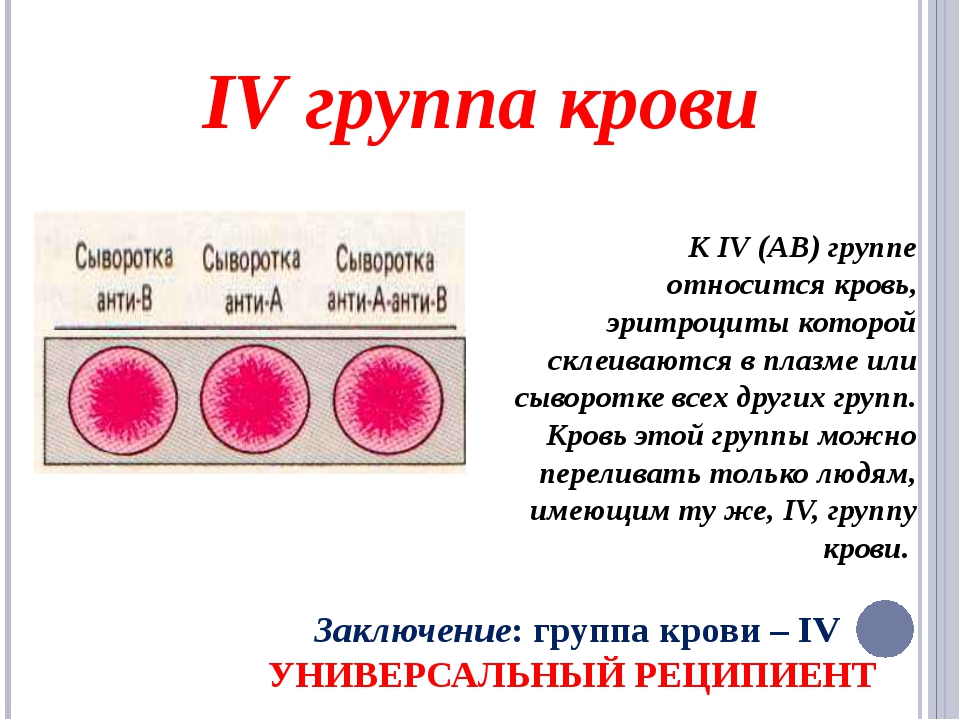
В то время как большинство трансфузий включают инфузию только эритроцитов, некоторым пациентам требуется переливание плазмы. В случае переливания плазмы тип АВ является универсальным донором, поскольку плазма типа АВ не содержит ни анти-А, ни анти-В. Антиген Rh(D) также играет роль при переливании крови. Если лица с Rh-, получающие кровь, ранее подвергались воздействию антигена Rh, антитела к этому антигену могут присутствовать в плазме и вызывать отсроченную гемолитическую трансфузионную реакцию и экстраваскулярный гемолиз. Несмотря на то, что всегда предпочтительнее провести типирование и перекрестную совместимость крови пациента перед переливанием, в реальной чрезвычайной ситуации, угрожающей жизни, это не всегда возможно, и плазму типа O-RBC или типа AB можно вводить до тех пор, пока не будет установлена группа крови пациента.
На месте дорожно-транспортных происшествий с участием нескольких транспортных средств, военных столкновений, стихийных бедствий или техногенных катастроф многие пострадавшие могут одновременно страдать от острого кровотечения, однако кровь группы О может быть недоступна немедленно.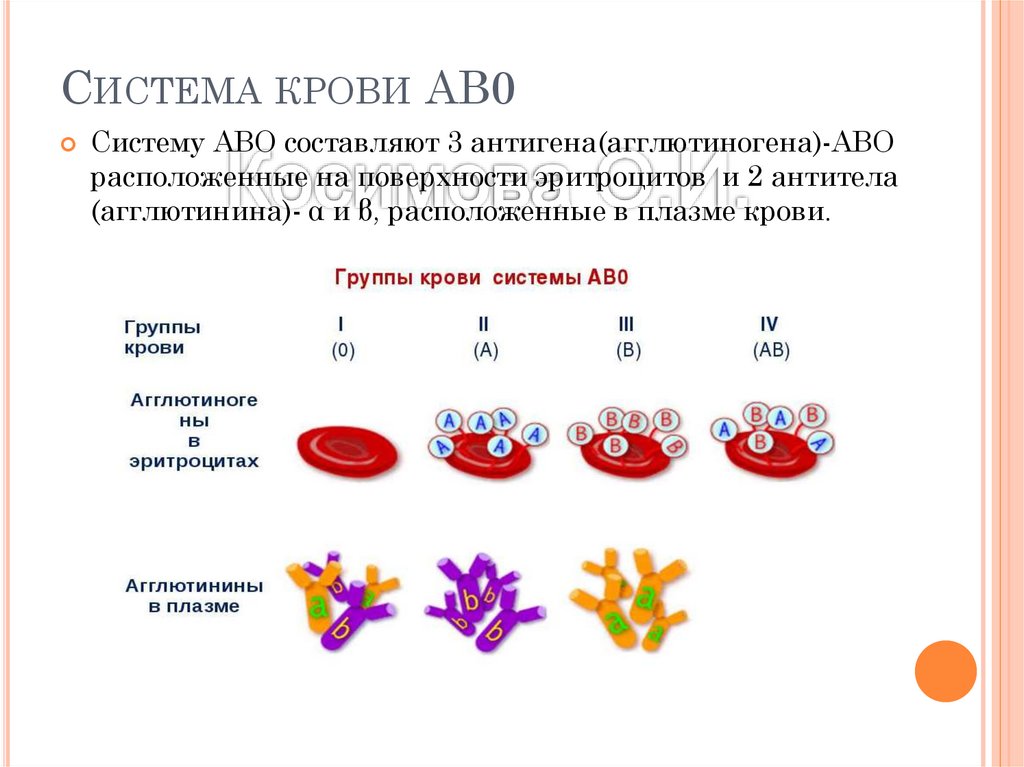 В этих обстоятельствах медики могут, по крайней мере, попытаться восполнить часть потерянного объема крови. Это делается путем внутривенного введения солевого раствора, который обеспечивает жидкости и электролиты в пропорциях, эквивалентных пропорциям нормальной плазмы крови. Продолжаются исследования по разработке безопасной и эффективной искусственной крови, которая будет выполнять функцию переноса кислорода крови без эритроцитов, что позволит проводить переливания в полевых условиях, не беспокоясь о несовместимости.
В этих обстоятельствах медики могут, по крайней мере, попытаться восполнить часть потерянного объема крови. Это делается путем внутривенного введения солевого раствора, который обеспечивает жидкости и электролиты в пропорциях, эквивалентных пропорциям нормальной плазмы крови. Продолжаются исследования по разработке безопасной и эффективной искусственной крови, которая будет выполнять функцию переноса кислорода крови без эритроцитов, что позволит проводить переливания в полевых условиях, не беспокоясь о несовместимости.
Антигены — это чужеродные молекулы, обычно крупные белки, которые вызывают иммунный ответ. При трансфузионных реакциях антитела прикрепляются к антигенам на поверхности эритроцитов и вызывают агглютинацию и гемолиз. Антигены группы крови ABO обозначаются A и B. Люди с группой крови A имеют антигены A на своих эритроцитах, тогда как люди с группой крови B имеют антигены B. Те, у кого кровь AB, имеют как антигены A, так и B, а те, у кого кровь группы O, не имеют ни антигенов A, ни B. Плазма крови содержит предварительно сформированные антитела против антигенов, отсутствующих на эритроцитах человека.
Люди с группой крови A имеют антигены A на своих эритроцитах, тогда как люди с группой крови B имеют антигены B. Те, у кого кровь AB, имеют как антигены A, так и B, а те, у кого кровь группы O, не имеют ни антигенов A, ни B. Плазма крови содержит предварительно сформированные антитела против антигенов, отсутствующих на эритроцитах человека.
Второй группой клинически значимых антигенов крови является группа Rh, наиболее важным из которых является Rh D. У людей с кровью Rh- этот антиген отсутствует на эритроцитах, тогда как у людей с Rh+ есть. Около 85 процентов американцев имеют Rh+. Когда женщина с Rh- забеременела плодом с Rh+, ее организм может начать вырабатывать анти-Rh-антитела. Если она впоследствии забеременеет вторым Rh+ плодом и не получит профилактического лечения Rh(D)Ig, плод будет подвергаться риску гемолитической болезни плода и новорожденного.
Тест на агглютинацию для определения группы крови необходим перед переливанием крови, за исключением случаев, когда у пациента наблюдается кровотечение, представляющее непосредственную угрозу жизни, и в этом случае могут быть перелиты эритроциты типа O− или плазма типа AB.
Щелкните раскрывающийся список ниже, чтобы просмотреть термины, изученные в этой главе.
License
Fundamentals of Anatomy and Physiology by Leanne Dooley находится под лицензией Creative Commons Attribution-ShareAlike 4.0 International License, если не указано иное.
Поделиться этой книгой
Поделиться в Твиттере
Определение группы крови – анатомия и физиология
Сердечно-сосудистая система: кровь
OpenStaxCollege
Цели обучения
К концу этого раздела вы сможете:
- Описывать два основных физиологических последствия переливания несовместимой крови
- Сравнение групп крови по системе АВО и Rh
- Определите, какие группы крови можно безопасно переливать пациентам с разными группами АВО
- Обсудить патофизиологию гемолитической болезни новорожденных
Переливание крови людям было рискованной процедурой до открытия основных групп крови человека Карлом Ландштейнером, австрийским биологом и врачом, в 1900 году. До этого момента врачи не понимали, что смерть иногда следует за переливанием крови, когда тип донора кровь, введенная пациенту, была несовместима с собственной кровью пациента. Группы крови определяются наличием или отсутствием специфических молекул-маркеров на плазматических мембранах эритроцитов. С их открытием впервые стало возможным сопоставлять группы крови пациента и донора и предотвращать трансфузионные реакции и смерти.
До этого момента врачи не понимали, что смерть иногда следует за переливанием крови, когда тип донора кровь, введенная пациенту, была несовместима с собственной кровью пациента. Группы крови определяются наличием или отсутствием специфических молекул-маркеров на плазматических мембранах эритроцитов. С их открытием впервые стало возможным сопоставлять группы крови пациента и донора и предотвращать трансфузионные реакции и смерти.
Антигены — это вещества, которые организм не распознает как принадлежащие «я» и поэтому вызывают защитную реакцию лейкоцитов иммунной системы. (Дополнительную информацию об иммунитете см. в дополнительных материалах.) Здесь мы сосредоточимся на роли иммунитета в реакциях на переливание крови. В частности, в эритроцитах вы можете увидеть антигены, называемые изоантигенами или агглютиногенами (поверхностными антигенами), и антитела, называемые изоантителами или агглютининами. В этой главе мы будем использовать более распространенные термины антигены и антитела.
Антигены обычно представляют собой крупные белки, но могут включать и другие классы органических молекул, включая углеводы, липиды и нуклеиновые кислоты. После переливания несовместимой крови в кровотоке появляются эритроциты с чужеродными антигенами, вызывающие иммунный ответ. Белки, называемые антителами (иммуноглобулины), которые вырабатываются определенными В-лимфоцитами, называемыми плазматическими клетками, прикрепляются к антигенам на плазматических мембранах инфузированных эритроцитов и заставляют их прилипать друг к другу.
- Поскольку плечи Y-образных антител случайным образом прикрепляются к более чем одной чужеродной поверхности эритроцитов, они образуют скопления эритроцитов. Этот процесс называется агглютинацией.
- Сгустки эритроцитов закупоривают мелкие кровеносные сосуды по всему телу, лишая ткани кислорода и питательных веществ.
- По мере деградации скоплений эритроцитов в процессе, называемом гемолизом, их гемоглобин высвобождается в кровоток.
 Этот гемоглобин попадает в почки, которые отвечают за фильтрацию крови. Однако количество выпущенного гемоглобина может легко превысить способность почек очищать его, и у пациента может быстро развиться почечная недостаточность.
Этот гемоглобин попадает в почки, которые отвечают за фильтрацию крови. Однако количество выпущенного гемоглобина может легко превысить способность почек очищать его, и у пациента может быстро развиться почечная недостаточность.
На мембранах эритроцитов идентифицировано более 50 антигенов, но наиболее значимые с точки зрения их потенциального вреда для пациентов классифицируются на две группы: группа крови АВО и группа крови Rh.
Хотя название группы крови по системе АВО состоит из трех букв, группа крови по системе АВО обозначает наличие или отсутствие только двух антигенов, А и В. Оба являются гликопротеинами. Люди, чьи эритроциты имеют антигены А на поверхности эритроцитарной мембраны, относятся к группе крови А, а те, чьи эритроциты имеют антигены В, относятся к группе крови В. Люди также могут иметь антигены А и В на своих эритроцитах, и в этом случае они относятся к группе крови АВ. . Людям, не имеющим антигенов ни А, ни В, присваивается группа крови О. Группа крови АВО предопределена генетически.
В норме организм должен подвергнуться воздействию чужеродного антигена, прежде чем сможет вырабатываться антитело. Это не относится к группе крови ABO. У людей с группой крови А — без какого-либо предварительного контакта с несовместимой кровью — уже сформированы антитела к антигену В, циркулирующие в их плазме крови. Эти антитела, называемые анти-В-антителами, будут вызывать агглютинацию и гемолиз, если они когда-либо встретят эритроциты с В-антигенами. Точно так же у человека с группой крови B предварительно сформированы антитела против A. У людей с группой крови AB, которая имеет оба антигена, нет предварительно сформированных антител ни к одному из них. У людей с группой крови О отсутствуют антигены А и В на эритроцитах, но в их плазме крови циркулируют как анти-А, так и анти-В антитела.
Группа крови Rh классифицируется в соответствии с наличием или отсутствием второго эритроцитарного антигена, определяемого как Rh. (Впервые он был обнаружен у вида приматов, известного как макака-резус, который часто используется в исследованиях, поскольку его кровь похожа на кровь человека. ) Хотя были идентифицированы десятки резус-антигенов, только один, обозначенный D, является клинически важным. Те, у кого на эритроцитах присутствует антиген RhD (около 85 процентов американцев), описываются как резус-положительные (Rh 9).0141 + ), а те, у кого его нет, являются резус-отрицательными (Rh – ). Обратите внимание, что группа Rh отличается от группы ABO, поэтому любой человек, независимо от его группы крови ABO, может иметь или не иметь этот антиген Rh. При определении группы крови пациента резус-группу обозначают добавлением к группе АВО слова положительный или отрицательный. Например, положительный (A + ) означает кровь группы ABO с присутствующим антигеном Rh, а отрицательный AB (AB – ) означает кровь группы AB без Rh-антигена.
) Хотя были идентифицированы десятки резус-антигенов, только один, обозначенный D, является клинически важным. Те, у кого на эритроцитах присутствует антиген RhD (около 85 процентов американцев), описываются как резус-положительные (Rh 9).0141 + ), а те, у кого его нет, являются резус-отрицательными (Rh – ). Обратите внимание, что группа Rh отличается от группы ABO, поэтому любой человек, независимо от его группы крови ABO, может иметь или не иметь этот антиген Rh. При определении группы крови пациента резус-группу обозначают добавлением к группе АВО слова положительный или отрицательный. Например, положительный (A + ) означает кровь группы ABO с присутствующим антигеном Rh, а отрицательный AB (AB – ) означает кровь группы AB без Rh-антигена.
[ссылка] обобщает распределение групп крови ABO и Rh в Соединенных Штатах.
| Сводка по группам крови ABO и Rh в США | ||||
|---|---|---|---|---|
| Группа крови | афроамериканцы | американцы азиатского происхождения | американцы европеоидной расы | Латиноамериканцы/латиноамериканцы |
| А + | 24 | 27 | 33 | 29 |
| А − | 2 | 0,5 | 7 | 2 |
| Б + | 18 | 25 | 9 | 9 |
| Б − | 1 | 0,4 | 2 | 1 |
| АБ + | 4 | 7 | 3 | 2 |
| АВ − | 0,3 | 0,1 | 1 | 0,2 |
| О + | 47 | 39 | 37 | 53 |
| О − | 4 | 1 | 8 | 4 |
В отличие от антител группы АВО, которые формируются заранее, антитела к Rh-антигену вырабатываются только у лиц Rh − после контакта с антигеном. Этот процесс, называемый сенсибилизацией, возникает после переливания резус-несовместимой крови или, чаще, при рождении резус-9.0141 + ребенок матери с Rh − . Проблемы при первой беременности возникают редко, так как клетки Rh + ребенка редко проникают через плаценту (орган газообмена и обмена питательными веществами между ребенком и матерью). Однако во время или сразу после рождения мать с Rh − может подвергнуться воздействию клеток Rh + ребенка ([ссылка]). Исследования показали, что это происходит примерно в 13-14 процентах таких беременностей. После заражения иммунная система матери начинает вырабатывать антирезус-антитела. Если мать должна затем зачать еще один Rh + ребенка, вырабатываемые ею резус-антитела могут проникать через плаценту в кровоток плода и разрушать эритроциты плода. Это состояние, известное как гемолитическая болезнь новорожденных (ГБН) или эритробластоз плода, в легких случаях может вызывать анемию, но агглютинация и гемолиз могут быть настолько серьезными, что без лечения плод может погибнуть в утробе матери или вскоре после рождения.
Этот процесс, называемый сенсибилизацией, возникает после переливания резус-несовместимой крови или, чаще, при рождении резус-9.0141 + ребенок матери с Rh − . Проблемы при первой беременности возникают редко, так как клетки Rh + ребенка редко проникают через плаценту (орган газообмена и обмена питательными веществами между ребенком и матерью). Однако во время или сразу после рождения мать с Rh − может подвергнуться воздействию клеток Rh + ребенка ([ссылка]). Исследования показали, что это происходит примерно в 13-14 процентах таких беременностей. После заражения иммунная система матери начинает вырабатывать антирезус-антитела. Если мать должна затем зачать еще один Rh + ребенка, вырабатываемые ею резус-антитела могут проникать через плаценту в кровоток плода и разрушать эритроциты плода. Это состояние, известное как гемолитическая болезнь новорожденных (ГБН) или эритробластоз плода, в легких случаях может вызывать анемию, но агглютинация и гемолиз могут быть настолько серьезными, что без лечения плод может погибнуть в утробе матери или вскоре после рождения.
Эритробластоз плода
Первый контакт матери с Rh − с Rh + эритроцитов при беременности вызывает сенсибилизацию. Антирезус-антитела начинают циркулировать в крови матери. Второе воздействие происходит при последующей беременности с плодом Rh + в матке. Материнские антирезус-антитела могут проникать через плаценту и попадать в кровоток плода, вызывая агглютинацию и гемолиз эритроцитов плода.
Препарат, известный как RhoGAM, сокращенно от Rh-иммуноглобулин, может временно предотвратить развитие Rh-антител в Rh 9.0141 − матери, тем самым предотвратив это потенциально опасное заболевание для плода. Антитела RhoGAM разрушают любые эритроциты плода Rh + , которые могут проникнуть через плацентарный барьер. RhoGAM обычно вводят матерям с Rh – в течение 26–28 недель беременности и в течение 72 часов после рождения. Он оказался чрезвычайно эффективным в снижении заболеваемости ГБН. Ранее мы отмечали, что частота ГБН у матери с Rh + при последующей беременности от матери с Rh – составляет около 13–14% без профилактического лечения. С момента появления RhoGAM в 1968, заболеваемость упала примерно до 0,1 процента в Соединенных Штатах.
С момента появления RhoGAM в 1968, заболеваемость упала примерно до 0,1 процента в Соединенных Штатах.
Клиницисты могут быстро и легко определить группу крови пациента, используя имеющиеся в продаже антитела. Неизвестный образец крови выделяют в отдельные лунки. В одну лунку добавляют небольшое количество антитела анти-А, а в другую небольшое количество антитела анти-В. Если антиген присутствует, антитела вызовут видимую агглютинацию клеток ([ссылка]). Также необходимо проверить кровь на резус-антитела.
Сопоставление групп крови
Этот образец имеющейся в продаже «прикроватной» карты позволяет быстро типировать кровь как реципиента, так и донора перед переливанием. Карта содержит три реакционных участка или лунки. Один покрыт антителом анти-А, другой антителом анти-В и одним антителом анти-D (тесты на наличие резус-фактора D). Смешивание капли крови и физиологического раствора в каждую лунку позволяет крови взаимодействовать с препаратом типоспецифических антител, также называемых антисыворотками. Агглютинация эритроцитов в данном месте указывает на положительную идентификацию антигенов крови, в данном случае антигены А и Rh для группы крови А + . Для переливания группы крови донора и реципиента должны совпадать.
Агглютинация эритроцитов в данном месте указывает на положительную идентификацию антигенов крови, в данном случае антигены А и Rh для группы крови А + . Для переливания группы крови донора и реципиента должны совпадать.
Во избежание трансфузионных реакций лучше всего переливать только соответствующие группы крови; то есть реципиент типа B + в идеале должен получать кровь только от донора типа B + и так далее. При этом в экстренных ситуациях, когда острая кровопотеря угрожает жизни пациента, времени на перекрестную совместимость для определения группы крови может не быть. В этих случаях кровь от универсального донора — человека с группой О − кровь — можно переливать. Напомним, что эритроциты типа О не содержат антигенов А или В. Таким образом, анти-А или анти-В антитела, которые могут циркулировать в плазме крови пациента, не будут встречаться с поверхностными антигенами эритроцитов в донорской крови и, следовательно, не будут спровоцированы ответной реакцией. Одна проблема с этим обозначением универсального донора заключается в том, что если человек O – ранее подвергался воздействию антигена Rh, антитела Rh могут присутствовать в донорской крови. Кроме того, введение крови группы O человеку с кровью группы A, B или AB, тем не менее, приведет к введению антител против антигенов как A, так и B, поскольку они всегда циркулируют в плазме крови группы O. Это может вызвать проблемы у реципиента, но, поскольку объем переливаемой крови намного меньше, чем объем собственной крови пациента, побочные эффекты относительно небольшого количества введенных плазменных антител обычно ограничены. Резус-фактор тоже играет роль. Если Rh − лица, получающие кровь, ранее подвергались воздействию резус-антигена, антитела к этому антигену могут присутствовать в крови и в некоторой степени вызывать агглютинацию. Хотя всегда предпочтительнее провести перекрестную совместимость крови пациента перед переливанием, в реальной чрезвычайной ситуации, угрожающей жизни, это не всегда возможно, и эти процедуры могут быть реализованы.
Одна проблема с этим обозначением универсального донора заключается в том, что если человек O – ранее подвергался воздействию антигена Rh, антитела Rh могут присутствовать в донорской крови. Кроме того, введение крови группы O человеку с кровью группы A, B или AB, тем не менее, приведет к введению антител против антигенов как A, так и B, поскольку они всегда циркулируют в плазме крови группы O. Это может вызвать проблемы у реципиента, но, поскольку объем переливаемой крови намного меньше, чем объем собственной крови пациента, побочные эффекты относительно небольшого количества введенных плазменных антител обычно ограничены. Резус-фактор тоже играет роль. Если Rh − лица, получающие кровь, ранее подвергались воздействию резус-антигена, антитела к этому антигену могут присутствовать в крови и в некоторой степени вызывать агглютинацию. Хотя всегда предпочтительнее провести перекрестную совместимость крови пациента перед переливанием, в реальной чрезвычайной ситуации, угрожающей жизни, это не всегда возможно, и эти процедуры могут быть реализованы.
Пациент с группой крови AB + известен как универсальный реципиент. Этот пациент теоретически может получить любой тип крови, потому что собственная кровь пациента, имеющая как антигены А, так и антигены В на поверхности эритроцитов, не продуцирует антитела анти-А или анти-В. Кроме того, Rh + пациент может получить кровь как с Rh + , так и с Rh – . Однако имейте в виду, что кровь донора будет содержать циркулирующие антитела, опять же с возможными негативными последствиями. [ссылка] суммирует группы крови и совместимости.
На месте дорожно-транспортных происшествий с участием нескольких транспортных средств, военных столкновений, стихийных бедствий или техногенных катастроф многие пострадавшие могут одновременно страдать от острого кровотечения, однако кровь группы О может быть недоступна немедленно. В этих обстоятельствах медики могут, по крайней мере, попытаться восполнить часть потерянного объема крови. Это делается путем внутривенного введения солевого раствора, который обеспечивает жидкости и электролиты в пропорциях, эквивалентных пропорциям нормальной плазмы крови. Продолжаются исследования по разработке безопасной и эффективной искусственной крови, которая будет выполнять функцию переноса кислорода крови без эритроцитов, что позволит проводить переливания в полевых условиях, не беспокоясь о несовместимости. Эти кровезаменители обычно содержат гемоглобин, а также переносчики кислорода на основе перфторуглеродов.
Продолжаются исследования по разработке безопасной и эффективной искусственной крови, которая будет выполнять функцию переноса кислорода крови без эритроцитов, что позволит проводить переливания в полевых условиях, не беспокоясь о несовместимости. Эти кровезаменители обычно содержат гемоглобин, а также переносчики кислорода на основе перфторуглеродов.
Группа крови ABO
В этой таблице приведены характеристики групп крови в группе крови ABO. Подробнее о концепции универсального донора или реципиента см. в тексте.
Антигены — это чужеродные молекулы, обычно крупные белки, которые вызывают иммунный ответ. При трансфузионных реакциях антитела прикрепляются к антигенам на поверхности эритроцитов и вызывают агглютинацию и гемолиз. Антигены группы крови ABO обозначаются A и B. Люди с группой крови A имеют антигены A на своих эритроцитах, тогда как люди с группой крови B имеют антигены B. Те, у кого кровь AB, имеют как антигены A, так и B, а те, у кого кровь группы O, не имеют ни антигенов A, ни B. Плазма крови содержит предварительно сформированные антитела против антигенов, отсутствующих на эритроцитах человека.
Плазма крови содержит предварительно сформированные антитела против антигенов, отсутствующих на эритроцитах человека.
Второй группой антигенов крови является группа Rh, наиболее важным из которых является Rh D. У людей с Rh − этот антиген отсутствует на эритроцитах, в то время как у людей с Rh + он есть. Около 85 процентов американцев имеют Rh + . Когда женщина с резус-фактором – беременеет плодом с резус-фактором + , ее организм может начать вырабатывать анти-резус-антитела. Если впоследствии она забеременеет вторым плодом Rh + и не получит профилактического лечения с помощью RhoGAM, плод будет подвергаться риску реакции антиген-антитело, включая агглютинацию и гемолиз. Это известно как гемолитическая болезнь новорожденных.
Перекрестная совместимость для определения группы крови необходима перед переливанием крови, за исключением случаев, когда у пациента наблюдается кровотечение, представляющее непосредственную угрозу жизни, и в этом случае может быть перелита кровь группы O − .
Процесс, при котором антитела прикрепляются к антигенам, вызывая образование массы связанных клеток, называется ________.
- сенсибилизация
- коагуляция
- агглютинация
- гемолиз
С
Люди с группой крови ABO O ________.
- имеют оба антигена А и В на эритроцитах
- на эритроцитах отсутствуют антигены А и В
- не имеют ни анти-А, ни анти-В антител, циркулирующих в их плазме крови
- считаются универсальными получателями
B
Гемолитическая болезнь новорожденных представляет опасность при последующей беременности, при которой ________.
- мать с группой АВ вынашивает плод с группой О
- мать с группой О вынашивает плод типа АВ
- Rh + мать вынашивает Rh − плод
- an Rh − мать вынашивает второго Rh + плод
Д
После дорожно-транспортного происшествия в отделение неотложной помощи доставлен пациент с множественными травмами, вызвавшими сильное кровотечение. Состояние больного критическое, времени на определение группы крови нет. Какую кровь переливают и для чего?
Состояние больного критическое, времени на определение группы крови нет. Какую кровь переливают и для чего?
В экстренных случаях группа крови O − будет переливаться до тех пор, пока не будет проведена перекрестная совместимость. Группа крови О − называется универсальной донорской кровью, поскольку эритроциты не имеют на своей поверхности антигенов А и В, а резус-фактор отрицательный.
При подготовке к плановой операции пациент посещает лабораторию больницы для забора крови. Техник собирает образец крови и выполняет тест, чтобы определить его тип. Она помещает образец крови пациента в две лунки. В первую лунку она добавляет антитело анти-А. Ко второму она добавляет анти-В-антитело. Оба образца заметно агглютинируют. Техник допустил ошибку или это нормальная реакция? Если это нормально, то на какую группу крови это указывает?
Лаборант не допустил ошибки. Группа крови АВ имеет поверхностные антигены как А, так и В, и в плазме не циркулируют ни анти-А, ни анти-В антитела.
