Контроль качества инсулина с помощью оборудования Agilent
- Главная страница
- Пресс-центр
- Контроль качества инсулина с помощью оборудования Agilent
Сегодня диабетом страдает более 400 миллионов человек на планете, это примерно 8% взрослого населения земного шара. По данным государственного регистра, в России сахарным диабетом страдает более 3,3 миллиона человек (около 300 тысяч — сахарным диабетом 1 типа, около 3 миллионов — сахарным диабетом 2 типа). Однако вряд ли эти цифры отражают реальное положение дел. Все эти люди, проживая каждый день понимают, что их жизнь зависит от инсулина.
Первые попытки лечить диабет были предприняты ещё до нашей эры.
В 1869 г. учёный Пауль Лангерганс

После открытия инсулина многие учёные занялись разработкой методов очистки данного препарата, так как именно примеси оказывают пагубное воздействие на ослабленный организм.
Agilent Technologies — мировой лидер по производству аналитического оборудования. Приборы для хроматографического и спектрального анализа уже не первый год помогают учёным по всему миру решать жизненно-важные задачи фармацевтики. Контроль чистоты инсулина не стал исключением. Раньше для этих целей использовали классическию жидкостную хроматографию, получая при этом вполне приемлемые результаты:
Проведя множество исследований, учёные доказали, что сформированный полипептид инсулина с молекулярной массой около 6000, эффективно идентифицируется с применением новейших разработок в области эксклюзионной хроматографии.
При помощи этого нового метода можно сравнить «хороший инсулин», который хранили в рекомендованных условиях и «плохой инсулин». При наложении друг на друга двух хроматограмм, оказалось, что в препарате инсулина, который хранили в неблагоприятных условиях, целевая молекула разрушилась и вместо неё на хроматограмме были идентифицированы продукты распада.
При наложении друг на друга двух хроматограмм, оказалось, что в препарате инсулина, который хранили в неблагоприятных условиях, целевая молекула разрушилась и вместо неё на хроматограмме были идентифицированы продукты распада.
Вернуться в раздел
04.10.2022
Определение белка по методу Кьельдаля — что это такое, этапы, особенности
Йохан Кьельдаль — известный датский химик и пивовар XIX века. Его метод определения белка, предложенный в 1883 году…
04.08.2022
Новый вертикальный автоклав T-Lab Eco
Новинка от компании Tuttnauer.
28.06.2022
Особенности барьерных стиральных машин
На пищевых, фармацевтических, косметических производствах, в социальных и медицинских учреждениях — везде, где требуется соблюдение условий стерильности в чистой зоне, особое внимание уделяется чистоте униформы персонала. ..
..
21.06.2022
Принцип работы диффузионных насосов
Диффузионные насосы применяются для создания высокого вакуума
24.05.2022
Агары для микробиологии и пищевой промышленности
Агар представляет собой порошок или пластинки из смеси агаропектина и полисахаридов агарозы.
24.05.2022
Продолжаются поставки VELP!
23.05.2022
Классификация химических реактивов по степени чистоты по различным стандартам
Классификация химических реактивов не имеет общих или эталонных показателей чистоты.
19.05.2022
Новые модели климатических камер BINDER
16.05.2022
Отчет о выставке «Аналитика Экспо» 2022
09.
Решения для элементного анализа от компании FPI (КНР)
06.05.2022
Решение SupNIR для экспресс-анализа зерна, масленичных и комбикормов.
05.05.2022
«МИЛЛАБ» стал официальным представителем компании Focus Photonics Group (FPI, КНР)
29.04.2022
Термическая обработка в соляных ваннах
Без соляных ванн практически не обходится термическая обработка, а также другие термические операции.
25.04.2022
Выход стандарта ГОСТ 34815-2021.
Проводите ускоренный тест на окисление в пищевых продуктах на реакторе Oxitest согласно новому государственному стандарту!
19.04.2022
Лиофильные сушилки: виды, применение и описание
Лиофильные сушки имеют широкое распространение в производстве и лабораторных исследования.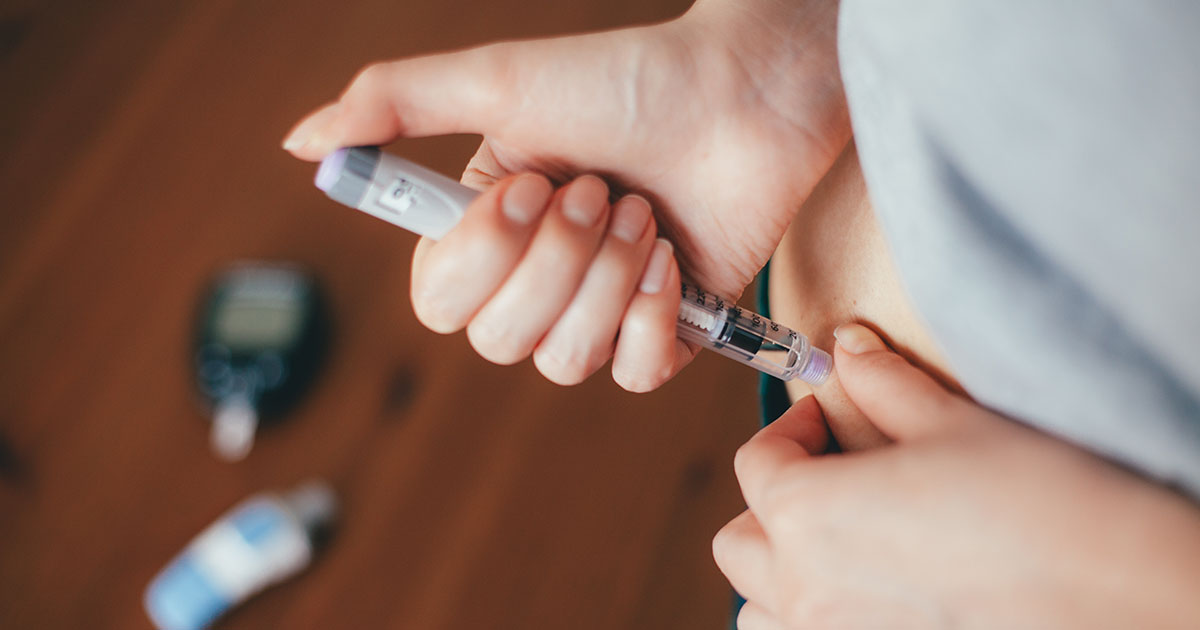
19.04.2022
Устройство, принцип действия и назначение гомогенизаторов
Гомогенизаторы предназначены для получения однородного вещества.
07.04.2022
Новинка от BINDER!
Охлаждающие инкубаторы с экологически чистым термоэлектрическим модулем серии KB ECO.
05.04.2022
Лабораторные сушильные шкафы — где используются, виды и назначение оборудования
Лабораторные печи (или сухожары) представляют собой изолированные боксы, позволяющие создавать, контролировать постоянство внутренней температуры на протяжении всего процесса нагрева.
30.03.2022
Реактивы и среды Sigma для работы в ЭКО лабораториях
Краткое описание реактивов и сред: что представляют собой, для чего используются.
30. 03.2022
03.2022
Лабораторные термостаты — где используются, виды и назначения оборудования
Лабораторные термостаты (инкубаторы) представляют собой изолированные боксы или камеры, позволяющие создавать и контролировать параметры окружающей среды для работы с биологическими объектами…
Эффективный и безопасный контроль гликемии с помощью инсулина глулизин | Бирюкова
Сахарный диабет (СД) остается актуальной проблемой медицины XXI векa. В Российской Федерации, как и во всех странах мира, повсеместно отмечается рост заболеваемости СД, и, прежде всего, СД 2 типа (СД2). К 2030 г., согласно предварительному прогнозу Международной диабетической федерации, число больных в мире достигнет 438 млн [1]. Несмотря на значительные возможности современной фармакотерапии заболевания, тем не менее, остаются нерешенными многие проблемы, в первую очередь, связанные с достижением целевого метаболического контроля. Следует признать, что в России, как и во многих других странах, 2/3 пациентов с СД2 не достигают рекомендованных целей терапии [2, 3].
Гипергликемия – это не только неотъемлемый метаболический признак СД, но и показатель, на котором основана диагностика заболевания, и основное нарушение, против которого направлена его терапия [4]. Эффективный контроль гипергликемии необходимо претворять с момента выявления заболевания и в течение всей жизни пациента: ведь к моменту постановки диагноза СД2 у половины выявляются два и более осложнения заболевания, ведущие к потере трудоспособности, быстрой инвалидизации, ухудшению соматического здоровья пациентов [5].
Острота проблемы нарастает, поскольку велики и экономические последствия, обусловленные сосудистыми осложнениями диабета. Присоединение диабетических осложнений в среднем удорожает лечение в 3–10 раз [2]. В одном из исследований продемонстрировано, что жесткий гликемический контроль не только улучшает качество жизни, но и помогает повысить трудоспособность. Активная тактика лечения СД увеличивает производительность труда, уменьшает количество больничных листов, дней с ограниченной трудоспособностью [6].
Инсулинотерапия по-прежнему относится к одному из наиболее востребованных и эффективных фармакологических подходов: жизненно необходима для всех пациентов с СД 1 типа (СД1), у 30-40% пациентов c СД2, как убедительно продемонстрировали результаты исследования UKPDS, только она позволяет достичь контроля гликемии [7]. Из существующих сахароснижающих препаратов инсулин – наиболее эффективный гипогликемизирующий препарат, при терапии которым достигается снижение HbA1c на 2,5–3,5% от исходной величины [8]. Следует помнить, что для преодоления инсулинорезистентности при СД2 и снижения HbA1c до целевого уровня, в ряде случаев необходимо назначить относительно большие дозы инсулина (≥1 Ед/кг). И что еще важно – по применению инсулина в лечении диабета накоплен самый большой клинический опыт. На сегодняшний день пересматриваются многие традиционные представления о фармакотерапии СД2, раннее назначение инсулинотерапии становится решающим фактором в достижении и длительном и поддержании целевого уровня HbA1c. Принципиально важно, что показанием для инсулинотерапии стала не длительность заболевания, а невозможность достижения рекомендованного целевого контроля гликемии другими терапевтическими методами.
Принципиально важно, что показанием для инсулинотерапии стала не длительность заболевания, а невозможность достижения рекомендованного целевого контроля гликемии другими терапевтическими методами.
Спектр применяемых препаратов инсулина становится все шире, включая как традиционные препараты, так и аналоги инсулина [9]. На практике доступность препаратов инсулина с разной скоростью и длительностью действия, временным профилем дает хорошую возможность более точно имитировать эндогенную секрецию инсулина у пациента с СД, тем самым добиваться лучшего метаболического контроля с меньшим риском гипогликемических состояний. Вместе с тем, реальная практика свидетельствует о том, что у больных СД2 инсулин часто рассматривается в качестве препарата последнего выбора: инсулинотерапия назначается слишком поздно, и к тому моменту, когда ее начинают, у многих пациентов уже развились осложнения. Печально, что даже у тех, кому инсулинотерапия рекомендована, гликемический контроль часто недостаточен [10, 8]. К тому же тактика назначения инсулина при СД2 по-прежнему остается предметом дискуссий.
К тому же тактика назначения инсулина при СД2 по-прежнему остается предметом дискуссий.
Учитывая тот факт, что СД2 носит прогрессирующий характер, для больных с неудовлетворительным гликемическим контролем на максимальной дозе пероральных сахароснижающих препаратов (ПCСП) (при монотерапии и в комбинациях) выработана определенная последовательность в переходе на инсулинотерапию. Начало терапии с применением базального инсулина (с подбором дозы) в дополнение к ПССП в уменьшенной дозе (до средне-терапевтической) может быть осуществлено посредством одной инъекции в сутки [11, 9]. У большинства больных СД2 в ночные часы наблюдается избыточная продукция глюкозы печенью, в этой связи вечернее назначение базального инсулина имеет четкое патофизиологическое обоснование. Однократная инъекция инсулина гларгин (Лантус) обеспечивает максимально эффективный базальный контроль гликемии независимо от времени введения в течение суток и надежный активный подбор дозы, с минимальным риском гипогликемических состояний [8, 9]. Введенный вечером (или перед сном) базальный инсулин препятствует ночному повышению гликемии, позволяет улучшить контроль гликемии натощак, и, что важно, снизить глюкозотоксичность. Принципиально важно, что адекватный гликемический контроль с помощью базального инсулина требует постепенного титрования дозы препарата, что позволяет достичь рекомендуемых целевых значений HbA1c и одновременно предотвратить развитие гипогликемических эпизодов.
Введенный вечером (или перед сном) базальный инсулин препятствует ночному повышению гликемии, позволяет улучшить контроль гликемии натощак, и, что важно, снизить глюкозотоксичность. Принципиально важно, что адекватный гликемический контроль с помощью базального инсулина требует постепенного титрования дозы препарата, что позволяет достичь рекомендуемых целевых значений HbA1c и одновременно предотвратить развитие гипогликемических эпизодов.
Вместе с тем, согласно данным исследований, 30–50% пациентов, начинающих инсулинотерапию с базального инсулина в дополнение к ПССП, не достигают целевого показателя HbA1c<7% [12]. Успех любой терапии СД2 зависит от остаточной функции β-клеток. При манифестации заболевания секреция инсулина в среднем снижается на 50%, чувствительность к инсулину на 70%. В дальнейшем функция β-клеток ухудшается со скоростью примерно 4–6% в год от момента установления диагноза [13, 14]. Поэтому прогрессивное ухудшение функциональной активности β-клеточного аппарата (со временем) требует интенсификации фармакотерапии.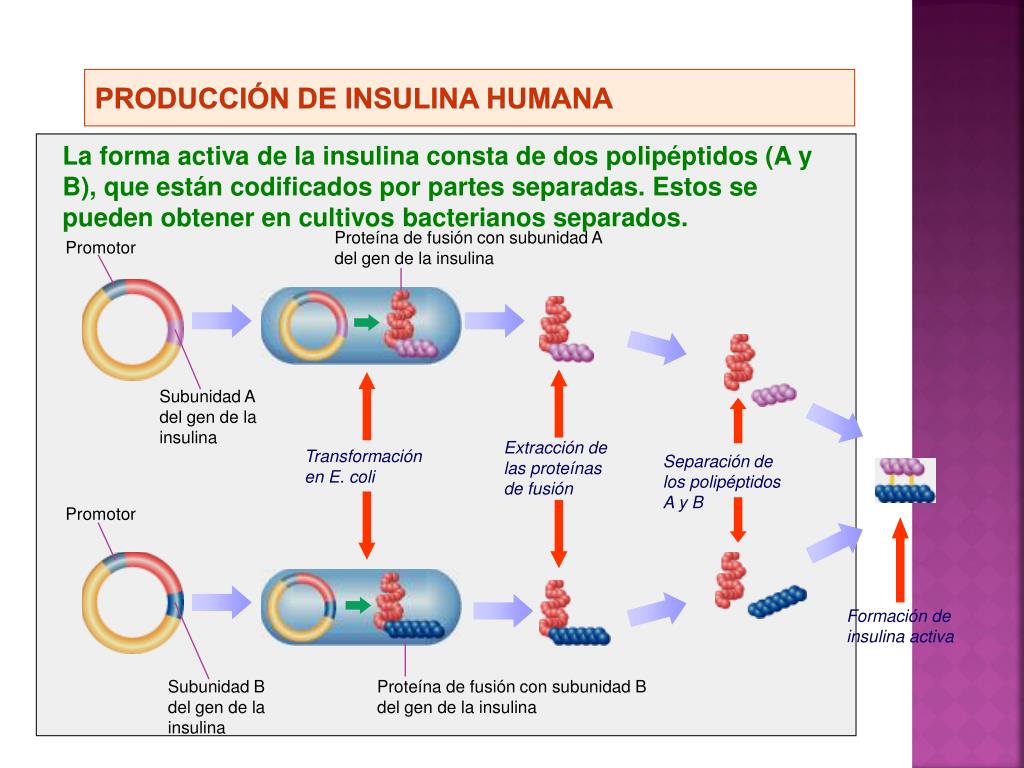
Особенно важен при СД контроль постпрандиальной гликемии (ППГ), поскольку быстрое и значительное повышение показателей глюкозы крови после еды – это доказанный фактор, индуцирующий атерогенную дислипидемию, снижение биологической активности оксида азота, оксидативный стресс, активацию тромбоцитарной функции, развитие эндотелиальной дисфункции и, как следствие, осложнений СД и прогрессирование атеросклеротического процесса [15, 16, 17]. В этой связи контроль ППГ становится обязательной частью стратегии по предотвращению развития и прогрессирования, в первую очередь, кардиоваскулярной патологии; несомненно, важную роль в его достижении занимает инсулинотерапия.
Проблема обеспечения оптимального фармакокинетического профиля введенного болюсного инсулина, который соответствовал бы эндогенной пиковой секреции инсулина у здорового человека, длительное время оставалась неразрешенной [8]. С фармакокинетических позиций для инсулиновых препаратов наиболее важны начало, максимум и продолжительность действия. Все эти параметры зависят от скорости всасывания инсулина в кровь после инъекции [9, 10]. Молекула инсулина представляет гетеродимерный полипептид, состоящий из цепей А и В, ковалентно соединенных между собой двумя дисульфидными связями [9]. В растворе инсулина существует динамическое равновесие между мономерами, димерами, тетрамерами и гексамерами. Известно, что присутствие цинка способствует образованию гексамеров инсулина (с двумя атомами цинка, расположенными в центре гексамера), что, с одной стороны, стабилизирует его молекулу, но с другой задерживает процесс абсорбции препарата после подкожной инъекции. При введении раствора инсулина гексамеры диссоциируют на димеры и мономеры, хорошо доступные для абсорбции. Иначе говоря, профиль действия болюсного инсулина отражает интервал времени, необходимый для диссоциации гексамеров инсулина. Подкожные (п/к) инъекции человеческих генно-инженерных инсулинов короткого действия (ИКД) не в полной мере имитируют эндогенную стимулированную секрецию инсулина [8, 9, 18].
Все эти параметры зависят от скорости всасывания инсулина в кровь после инъекции [9, 10]. Молекула инсулина представляет гетеродимерный полипептид, состоящий из цепей А и В, ковалентно соединенных между собой двумя дисульфидными связями [9]. В растворе инсулина существует динамическое равновесие между мономерами, димерами, тетрамерами и гексамерами. Известно, что присутствие цинка способствует образованию гексамеров инсулина (с двумя атомами цинка, расположенными в центре гексамера), что, с одной стороны, стабилизирует его молекулу, но с другой задерживает процесс абсорбции препарата после подкожной инъекции. При введении раствора инсулина гексамеры диссоциируют на димеры и мономеры, хорошо доступные для абсорбции. Иначе говоря, профиль действия болюсного инсулина отражает интервал времени, необходимый для диссоциации гексамеров инсулина. Подкожные (п/к) инъекции человеческих генно-инженерных инсулинов короткого действия (ИКД) не в полной мере имитируют эндогенную стимулированную секрецию инсулина [8, 9, 18].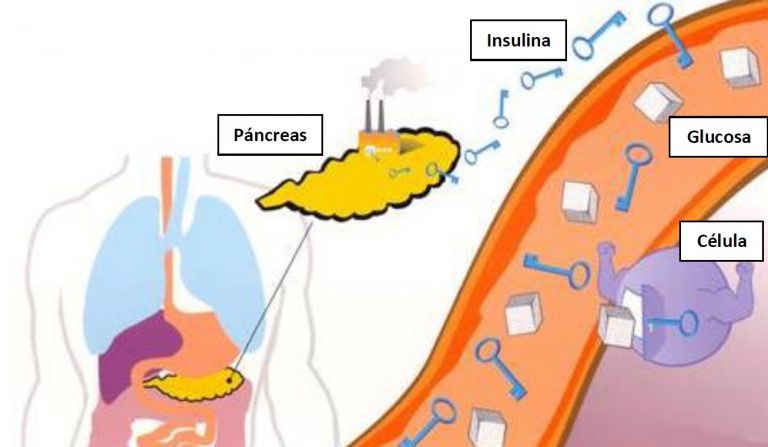 Всасывание ИКД в кровь начинается с некоторой задержкой: только после диссоциации гексамерной формы на мономеры инсулина. Эта особенность и определяет фармакокинетический профиль ИКД. Медленное всасывание требует, чтобы инъекция ИКД была сделана за 30–45 мин до приема пищи, очевидно, что такая задержка во времени неудобна для пациентов и, как показывает практика, мало кто фактически ее выдерживает. Так, например, в исследовании H. Overmann, L. Heinemann было показано, что более 60% пациентов осуществляют п/к инъекцию ИКД менее чем за 15 мин до приема пищи [19].
Всасывание ИКД в кровь начинается с некоторой задержкой: только после диссоциации гексамерной формы на мономеры инсулина. Эта особенность и определяет фармакокинетический профиль ИКД. Медленное всасывание требует, чтобы инъекция ИКД была сделана за 30–45 мин до приема пищи, очевидно, что такая задержка во времени неудобна для пациентов и, как показывает практика, мало кто фактически ее выдерживает. Так, например, в исследовании H. Overmann, L. Heinemann было показано, что более 60% пациентов осуществляют п/к инъекцию ИКД менее чем за 15 мин до приема пищи [19].
Сравнительно медленное начало действия, поздний пик активности, медленное снижение концентрации существенно ограничивают эффективность ИКД в плане контроля ППГ. Следует отметить, что присущая ИКД дозозависимая фармакокинетика приводит к изменению временных характеристик препарата, в частности к пролонгированию начала действия, максимума концентрации и длительности действия при использовании высоких доз ИКД (более 8–10 МЕ), что нередко имеет место у пациентов с СД2 и увеличивает риск гипогликемий перед следующими приемами пищи [8, 10]. Кроме того, серьезной проблемой в достижении целевых показателей ППГ является и вариабельность ежедневных профилей действия ИКД с различиями в пиковых концентрациях до 20–30%, что, несомненно, затрудняет индивидуальный подбор эффективной дозы препарата.
Кроме того, серьезной проблемой в достижении целевых показателей ППГ является и вариабельность ежедневных профилей действия ИКД с различиями в пиковых концентрациях до 20–30%, что, несомненно, затрудняет индивидуальный подбор эффективной дозы препарата.
Преодолеть эту задержку всасывания инсулина в кровь удалось путем создания ультракоротких аналогов инсулина (табл. 1), которые были получены в результате снижения стабильности гексамеров инсулина [9, 10]. Фармакокинетика ультракоротких инсулиновых аналогов предполагает, что после инъекции происходит быстрая диссоциация на мономеры и поступление их в циркуляцию. Именно этим объясняется разница в скорости начала действия аналогов ИКД и инсулина ультракороткого действия. Для пациента с СД они дают возможность достичь баланса между достижением целевой гликемии и минимизацией риска гипогликемий. Кроме того, индивидуальные различия во времени достижения максимальной концентрации значительно менее выражены у ультракоротких аналогов инсулина против ИКД. Целый ряд международных исследований, проведенных в том числе и в России, свидетельствует об улучшении контроля гликемии на фоне применения аналогов инсулина [20, 21, 22].
Целый ряд международных исследований, проведенных в том числе и в России, свидетельствует об улучшении контроля гликемии на фоне применения аналогов инсулина [20, 21, 22].
Последний из внедренных в клиническую практику аналогов инсулина ультракороткого действия – инсулин глулизин (Апидра) – производится по технологии рекомбинантной ДНК с использованием непатогенных штаммов E. сoli (K12) и обладает уникальным составом без содержания цинка [22, 23]. В инсулине глулизин в отличие от человеческого инсулина всего две замены в В-цепи (рис. 1): в положении 3 – аспарагина на лизин (AspB3 на Lys) и в положении 29 – лизина на глутаминовую кислоту (LysB29на Glu) [24, 25]. По митогенной и метаболической активности глулизин не отличается от ИКД, что свидетельствует о возможности длительного и безопасного его использования у пациентов с СД [11]. Инсулин глулизин характеризуется высокой биодоступностью (≈70%), которая практически не зависит от места введения препарата [11, 22].
Наряду с другими ультракороткими аналогами инсулина, глулизин обладает явными фармакокинетическими преимуществами перед ИКД: более ранним началом действия (через 5–15 минут после инъекции), быстрым достижением пика концентрации (примерно через 60 мин. ), меньшей продолжительностью действия (3–4 часа), что позволяет пациентам с СД проявлять большую гибкость при его применении [11, 22]. Тем не менее, недавно полученные интересные данные указывают на возможное наличие некоторой разницы между этими тремя аналогами: у инсулина глулизин отмечены более выраженный ранний метаболический эффект и более быстрое начало действия по сравнению с инсулином лизпро и аспартом [26, 27, 28]. Несомненно, эти научные факты требует дальнейшего изучения.
), меньшей продолжительностью действия (3–4 часа), что позволяет пациентам с СД проявлять большую гибкость при его применении [11, 22]. Тем не менее, недавно полученные интересные данные указывают на возможное наличие некоторой разницы между этими тремя аналогами: у инсулина глулизин отмечены более выраженный ранний метаболический эффект и более быстрое начало действия по сравнению с инсулином лизпро и аспартом [26, 27, 28]. Несомненно, эти научные факты требует дальнейшего изучения.
Значимо, что индукция Lys в позицию 3 В-цепи может нарушать тримеризацию димеров инсулина, а наличие Glu в позиции 29 этой же цепи тормозит формирование димеров. В отличие от лизпро и аспарт, в глулизине компонент ProB28 не претерпел изменений, что может снова поддерживать димеризацию [11]. Кроме того, это более стабильный мономер вследствие измененной структуры молекулы и возникновения дополнительной дипольной связи между GluB29 и GlyA. В состав инсулина глулизин в качестве стабилизатора не входит цинк, способный замедлять скорость действия препарата [25]. В препаратах лизпро и аспарт имеется цинк, который с антимикробным фенолсодержащим наполнителем хотя и стимулируют гексамеризацию, но в то же время защищают эти аналоги инсулина от денатурации и продлевают срок их годности [27, 28]. Такая отличительная особенность позволяет ему действовать одинаково быстро и физиологично у пациентов с разной степенью выраженности толщины подкожной жировой клетчатки. Для сохранения стабильности в отсутствие цинка в состав глулизина добавлен полисорбат 20, действующий как сурфактант и, что важно, осуществляющий дополнительную защиту мономеров инсулина глулизина от денатурации [11, 25]. В целом, перечисленные модификации обеспечивают стабильность мономеров глулизина, способствуя быстрому всасыванию препарата из подкожно-жировой клетчатки.
В препаратах лизпро и аспарт имеется цинк, который с антимикробным фенолсодержащим наполнителем хотя и стимулируют гексамеризацию, но в то же время защищают эти аналоги инсулина от денатурации и продлевают срок их годности [27, 28]. Такая отличительная особенность позволяет ему действовать одинаково быстро и физиологично у пациентов с разной степенью выраженности толщины подкожной жировой клетчатки. Для сохранения стабильности в отсутствие цинка в состав глулизина добавлен полисорбат 20, действующий как сурфактант и, что важно, осуществляющий дополнительную защиту мономеров инсулина глулизина от денатурации [11, 25]. В целом, перечисленные модификации обеспечивают стабильность мономеров глулизина, способствуя быстрому всасыванию препарата из подкожно-жировой клетчатки.
Отдельно следует отметить, что в отличие от других ультракоротких аналогов инсулинов, представленных нестабильными гексамерами, инсулин глулизин находится в форме равновесного мономер-димерного раствора, что обусловливает его более быстрое всасывание и, соответственно, быстрое достижение пика концентрации [11, 25]. Так, в исследовании Arnolds S.S. и соавт. показано, что инсулин глулизин характеризуется более быстрым началом действия и более выраженной ранней метаболической активностью, чем инсулин аспарт, о чем свидетельствуют показатели скорости инфузии глюкозы [28]. В целом, это позволяет еще лучше имитировать физиологическую секрецию инсулина после приема пищи и, таким образом, более эффективно контролировать ППГ, что может оказаться важным преимуществом для больных СД.
Так, в исследовании Arnolds S.S. и соавт. показано, что инсулин глулизин характеризуется более быстрым началом действия и более выраженной ранней метаболической активностью, чем инсулин аспарт, о чем свидетельствуют показатели скорости инфузии глюкозы [28]. В целом, это позволяет еще лучше имитировать физиологическую секрецию инсулина после приема пищи и, таким образом, более эффективно контролировать ППГ, что может оказаться важным преимуществом для больных СД.
Существенную проблему представляет инсулинотерапия у пациентов с ожирением, поскольку излишек висцерального жира замедляет скорость всасывания инсулина. Профили времени-концентрации и глюкодинамического действия введенного подкожно ИКД у лиц с ожирением сглажены и замедлены, в то время как при использовании быстродействующих инсулинов влияние ожирения уже не столь выражено [29]. В недавнем исследовании 18 пациентов с ожирением (индекв массы тела (ИМТ) от 30 до 40 кг/м2) без нарушения углеводного обмена получали подкожные инъекции глулизина, лизпро и ИКД по заранее разработанной схеме [26]. Результаты этого исследования выявили ускоренное начало утилизации глюкозы под действием глулизина и лизпро по сравнению с ИКД, при этом инсулин глулизин показал даже более раннее начало утилизации и более быстрое время достижения 20% общей утилизации глюкозы, чем лизпро (рис. 2). Подобные результаты продемонстрированы в исследовании 80 здоровых лиц, которые были разделены на 4 группы в соответствии с ИМТ – от нормальной массы тела до ожирения: более раннее повышение концентрации препарата при введении инсулина глулизин по сравнению с инсулином лизпро, что наблюдалось в каждой из групп ИМТ [27]. Иначе говоря, дополнительным преимуществом инсулина глулизин является тот факт, что его всасывание практически не зависит от ИМТ и/или толщины подкожно-жировой клетчатки, в связи с чем этот инсулин является препаратом выбора у пациентов с СД2 и ожирением.
Результаты этого исследования выявили ускоренное начало утилизации глюкозы под действием глулизина и лизпро по сравнению с ИКД, при этом инсулин глулизин показал даже более раннее начало утилизации и более быстрое время достижения 20% общей утилизации глюкозы, чем лизпро (рис. 2). Подобные результаты продемонстрированы в исследовании 80 здоровых лиц, которые были разделены на 4 группы в соответствии с ИМТ – от нормальной массы тела до ожирения: более раннее повышение концентрации препарата при введении инсулина глулизин по сравнению с инсулином лизпро, что наблюдалось в каждой из групп ИМТ [27]. Иначе говоря, дополнительным преимуществом инсулина глулизин является тот факт, что его всасывание практически не зависит от ИМТ и/или толщины подкожно-жировой клетчатки, в связи с чем этот инсулин является препаратом выбора у пациентов с СД2 и ожирением.
В обычном режиме инсулиновый аналог ультракороткого действия глулизин можно использовать в сочетании с аналогом базального инсулина или инсулином средней продолжительности действия. Для некоторых больных СД2 режим трех инъекций болюсного инсулина (обычно в комбинации с метформином) в день является переходным этапом к более интенсивным режимам инсулинотерапии, назначаемым при выраженном дефиците инсулиновой секреции. Важно, что инсулин глулизин можно вводить непосредственно перед приемом еды, а также во время и после еды, что представляет для пациентов дополнительные преимущества. Для большинства пациентов с СД2, не достигающих контроля гликемии, несмотря на правильную титрацию базального инсулина в комбинации с ПССП базис-болюсный режим инсулинотерапии может оказаться достаточно сложным. В этом случае добавление к аналогу базального инсулина одной инъекции ультракороткого инсулина во время основного приема пищи может помочь достичь целевого уровня HbA1c (режим «базал-плюс») с минимизацией количества инъекций [30]. С прогрессированием СД2 может потребоваться введение дополнительных болюсов инсулина.
Для некоторых больных СД2 режим трех инъекций болюсного инсулина (обычно в комбинации с метформином) в день является переходным этапом к более интенсивным режимам инсулинотерапии, назначаемым при выраженном дефиците инсулиновой секреции. Важно, что инсулин глулизин можно вводить непосредственно перед приемом еды, а также во время и после еды, что представляет для пациентов дополнительные преимущества. Для большинства пациентов с СД2, не достигающих контроля гликемии, несмотря на правильную титрацию базального инсулина в комбинации с ПССП базис-болюсный режим инсулинотерапии может оказаться достаточно сложным. В этом случае добавление к аналогу базального инсулина одной инъекции ультракороткого инсулина во время основного приема пищи может помочь достичь целевого уровня HbA1c (режим «базал-плюс») с минимизацией количества инъекций [30]. С прогрессированием СД2 может потребоваться введение дополнительных болюсов инсулина.
Значительное снижение эндогенной секреции инсулина на протяжении СД2 при неэффективности других, применявшихся ранее, режимов инсулинотерапии, приводит к необходимости интенсификации, т. е. базис-болюсного режима [9, 10, 29]. Комбинация инсулинов глулизин и гларгин наиболее точно копирует физиологический профиль секреции инсулина у здорового человека. В исследовании GINGER (рандомизированное, открытое, многоцентровое, длительность – 52 недели) сравнивалось применение базис-болюсного режима для инсулинов гларгин и глулизин со смешанными инсулинами (НПХ/короткий инсулин или НПХ/инсулин аспарт), вводимыми два раза в сутки у больных CД2 (длительность 13±6 лет) [30]. В исследование были включены женщины и мужчины (49% и 51% соответственно) в возрасте около 61 года (средний возраст 61±8 лет) с исходным ИМТ 30,1±3,7 кг/м2, с недостаточным гликемическим контролем на предшествующей терапии готовыми смесями (HbA1c 7,5–11,0%). Применение базис-болюсного режима гларгин + глулизин обеспечивало лучший контроль гликемии днем (среднее дневное значение глюкозы в крови (ГК), р=0,0033), меньшие колебания гликемии, связанной с приемом пищи (p<0,0001) и более выраженное снижение гликемии натощак (р=0,0684) без увеличения риска гипогликемий.
е. базис-болюсного режима [9, 10, 29]. Комбинация инсулинов глулизин и гларгин наиболее точно копирует физиологический профиль секреции инсулина у здорового человека. В исследовании GINGER (рандомизированное, открытое, многоцентровое, длительность – 52 недели) сравнивалось применение базис-болюсного режима для инсулинов гларгин и глулизин со смешанными инсулинами (НПХ/короткий инсулин или НПХ/инсулин аспарт), вводимыми два раза в сутки у больных CД2 (длительность 13±6 лет) [30]. В исследование были включены женщины и мужчины (49% и 51% соответственно) в возрасте около 61 года (средний возраст 61±8 лет) с исходным ИМТ 30,1±3,7 кг/м2, с недостаточным гликемическим контролем на предшествующей терапии готовыми смесями (HbA1c 7,5–11,0%). Применение базис-болюсного режима гларгин + глулизин обеспечивало лучший контроль гликемии днем (среднее дневное значение глюкозы в крови (ГК), р=0,0033), меньшие колебания гликемии, связанной с приемом пищи (p<0,0001) и более выраженное снижение гликемии натощак (р=0,0684) без увеличения риска гипогликемий.
В целом достижение целевых значений HbA1c≤7% при применении инсулинов глулизин и гларгин наблюдалось у 47% пациентов и только у 28%, получавших смешанные инсулины (р=0,0004). Результаты данного исследования показали, что у данной категории больных применение базис-болюсного режима инсулинотерапии с использованием препарата глулизин и гларгин более эффективно, чем инсулинотерапия смешанными инсулинами в двукратном режиме введения.
Согласно результатам исследования Bergenstal R.M. и соавт. [32], простой алгоритм подбора дозы прандиального инсулина глулизин, основанного на измерениях гликемии перед едой, является таким же эффективным, как и более сложный метод подсчета ХЕ, который многие пациенты с СД2 находят трудно выполнимым. В этом исследовании участвовали 273 пациента с СД2 с неудовлетворительным контролем (HbA1c – 8,1%). Все участники были переведены на базал-болюсную терапию инсулинами гларгин (титрация до достижения глюкозы крови натощак <5,2 ммоль/л) и глулизин, получаемым до основных приемов пищи (титрация до достижения глюкозы крови до обеда/ужина <5,5 ммоль/л и 7,1 ммоль перед сном) ± метформин (треть пациентов на метформине). Все участники были рандомизированы на две группы, различающиеся по алгоритму подбора дозы инсулина глулизин. Одна группа использовала простой алгоритм добавления 1, 2 или 3 Ед препарата, основываясь на уровне глюкозы перед приемом пищи, т.е. фиксированный режим, другая группа – подсчет углеводов (ХЕ), т.е. гибкий режим. В результате в обеих группах отмечено достоверное снижение HbA1c (рис. 3) при отсутствии межгрупповых различий (-1,46 и -1,59% соответственно, р=0,24). Большинство пациентов достигли целевого уровня показателя (69,2 и 73,0%, р=0,7), к тому же примерно половина в каждой группе достигла HbA1c≤6,5% (49,5 и 44,3%, р=0,28), важно, что без увеличения риска гипогликемий. Представленные результаты очень важны для пожилых пациентов с СД2, имеющих сниженную память и другие нарушения. С использованием таких несложных алгоритмов титрации им будет намного проще достигать цели терапии заболевания.
Все участники были рандомизированы на две группы, различающиеся по алгоритму подбора дозы инсулина глулизин. Одна группа использовала простой алгоритм добавления 1, 2 или 3 Ед препарата, основываясь на уровне глюкозы перед приемом пищи, т.е. фиксированный режим, другая группа – подсчет углеводов (ХЕ), т.е. гибкий режим. В результате в обеих группах отмечено достоверное снижение HbA1c (рис. 3) при отсутствии межгрупповых различий (-1,46 и -1,59% соответственно, р=0,24). Большинство пациентов достигли целевого уровня показателя (69,2 и 73,0%, р=0,7), к тому же примерно половина в каждой группе достигла HbA1c≤6,5% (49,5 и 44,3%, р=0,28), важно, что без увеличения риска гипогликемий. Представленные результаты очень важны для пожилых пациентов с СД2, имеющих сниженную память и другие нарушения. С использованием таких несложных алгоритмов титрации им будет намного проще достигать цели терапии заболевания.
Подводя итоги, необходимо отметить, что достижение целевых показателей гликемии у многих пациентов с СД2 остается по-прежнему трудновыполнимой задачей. Использование в клинической практике аналога инсулина ультракороткого действия – инсулина глулизин, особенно в комбинации с аналогом базального инсулина гларгином, открывает новые возможности максимальной имитации физиологической секреции инсулина после приема пищи, позволяя достичь более успешного метаболического контроля СД, одновременно улучшая качество жизни пациентов и снижая риск возникновения и прогрессирования осложнений.
Использование в клинической практике аналога инсулина ультракороткого действия – инсулина глулизин, особенно в комбинации с аналогом базального инсулина гларгином, открывает новые возможности максимальной имитации физиологической секреции инсулина после приема пищи, позволяя достичь более успешного метаболического контроля СД, одновременно улучшая качество жизни пациентов и снижая риск возникновения и прогрессирования осложнений.
1. International Diabetes Federation http://www.idf.org
2. Дедов И.И., Шестакова М.В. Проблемы контроля качества диабетологической службы в России по данным на январь 2007 г. // Сахар- ный диабет. – 2007. – 3. – С. 55-57.
3. Koro C.E., Bowlin S.J., Bourgeois N., Fedder D.O. Glycemic control from 1988 to 2000 among U.S. adults diagnosed with type 2 diabetes: a preliminary report // Diabetes Care. – 2004. – № 27. – С.17-20.
4. Duckworth W., Abraira C, Moritz T. et al. Glucose control and vascular complications in veterans with type 2 diabetes. // N. Engl. J. Med. – 2009. – № 360. – Р. 129-139.
// N. Engl. J. Med. – 2009. – № 360. – Р. 129-139.
5. Ruigomez A., Rodrigues L.A. Presence of diabetes related complication at the time of NIDDM diagnosis: an important prognostic factor // Eur. J. Epidemiol. – 1998. – № 14(15). – Р. 439-445.
6. Testa M.A., Simonson D.S. Health economic benefits and quality of life during improved glycemic control in patients with type 2 diabetes mellitus: A randomized controlled, double-blind trial // JAMA. – 1998. – № 280. – Р. 1490-1496.
7. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33) // Lancet. – 1998. – № 352. – Р. 837-853.
8. DeWitt D.E., Hirch I.B. Outpatient insulin therapy in type 1 and 2 diabetes mellitus. // JAMA. – 2003. – № 289(17). – Р. 2254-2264.
9. White J.R. Jr., Campbell R.K., Hirsch I. Insulin analogues: new agents for improving glycemic control // Postgrad Med. – 1997. – № 101(2). – Р. 58-70.
– 1997. – № 101(2). – Р. 58-70.
10. Robertson C. Physiologic insulin replacement in type 2 diabetes // The Diabetes Educator. – 2006. – № 3. – Р. 423-432.
11. Garg S.K., Ellis S.L., Ulrich H. Insulin glulisine: a new rapid-acting insulin analogue for the treatment of diabetes // Expert Opinion on Pharmacotherapy. – 2005. – № 4. – Р. 643-651.
12. Raccah D., Bretzel R.G., Owens D., Riddle M. When basal insulin therapy in type 2 diabetes mellitus is not enough – what next? // Diabetes Metab. Res. Rev. – 2007. – № 23. – Р. 257-264.
13. Shim W.S., Kim S.K., Kim H.J. Decremental of postprandial insulin secretion determines the progressive nature of type-2 diabetes // Eur. J. Endocrinol. – 2006. – № 155(4). – Р. 615-622.
14. O’Rahilly S., John Savill J. Science, medicine, and the future non-insulin dependent diabetes mellitus: the gathering storm // BMJ. – 1997. – № 314 (29). – Р. 955-967.
15. Ceriello A. Postprandial hyperglycemia and diabetes complications: is it time to treat? // Diabetes.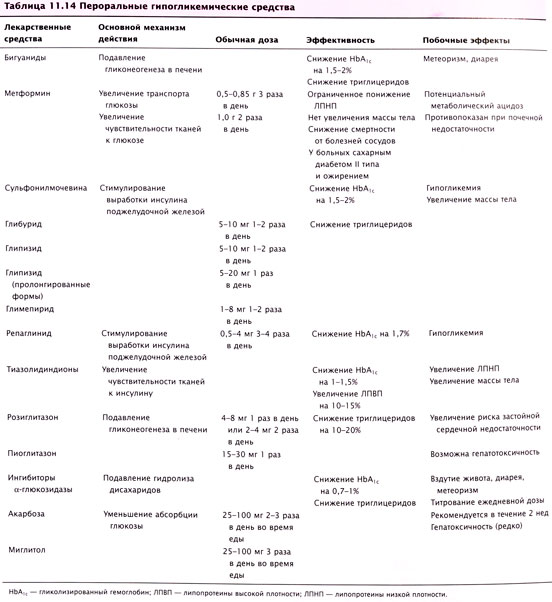 – 2005. – № 54. – Р. 1-7.
– 2005. – № 54. – Р. 1-7.
16. Home P.D. Postprandial hyperglycaemia: mechanisms and importance // Diabetes Obesity Metab. – 2000. – № 2 (Suppl 1). – S7-S11.
17. Node K., Inoue T. Postprandial hyperglycemia as an etiological factor in vascular failure // Cardiovascular Diabetology. – 2009. – № 8. – http://www.cardiab.com/content/8/1/23.
18. Berger M., Cuppers H.J., Hegner H. et al. Absorption kinetics and biologic effects of subcutaneously injected insulin preparations // Diabetes Care. – 1982. – № 5. – Р. 77-91.
19. Overmann H., Heinemann L. Injection-meal interval: recommendations of diabetologists and how patients handle it // Diabetes Res. Clin. Pract. – 1999. – № 43(2). – Р. 137-142.
20. Singh S. R., Ahmad F., Lal A. et al. Efficacy and safety of insulin analogues for the management of diabetes mellitus: a meta-analysis // CMAJ. – 2009. – № 180(4). – Р. 385-397.
21. Дедов И.И., Шестакова М.В., Моисеев С.В Аналоги инсу- лина // Клин. фармакология и терапия. – 2005. – № 2. – С. 49-55.
– 2005. – № 2. – С. 49-55.
22. Шестакова М.В., Чугунова Л.А., Шамхалова М.Ш. Апидра – новый аналог инсулина для лечения сосудистых осложнений при сахарном диабет // Проблемы эндокринологии. – 2007. – № 3. – С. 35-38.
23. Анциферов М.Б., Моргунов Л.Ю. Применение базально-болюс- ного режима инсулинотерапии у больных с сахарным диабетом 2 типа // Фарматека. – 2009. – № 20. – С. 50-55.
24. Becker R.H., Frick A.D., Burget F. et al. A comparison of the steady-state pharmacokinetics and pharmacodynamics of a novel rapid-acting insulin glulisine, regular human insulin in healthy volunteers using the euglycemic clamp technique // Exp. Clin. Endocrinol. Diabetes. – 2005. – № 113. – Р. 292-297.
25. Becker R.H., Frick A.D. Clinical pharmacokinetics and pharmacodynamics of insulin glulisine // Clin. Pharmacokinet. – 2008. – № 47. – Р. 7-20.
26. Becker R.H.A. Frick A.D., Burger F. et al. Insulin glulisine, a new rapidacting insulin analogue, displays a rapid time-action profile in obese non-diabetic subjects // Exp. Clin. Endocrinol. Diabetes. – 2005. – № 113. – Р. 435-443.
Clin. Endocrinol. Diabetes. – 2005. – № 113. – Р. 435-443.
27. Heise T., Nosek L., Spitzer H. et al. Insulin glulisine: a faster onset of action compared with insulin lispro // Diabetes Obes. Metab. – 2007. – № 9. – Р. 746-753.
28. Arnolds S. S., Rave K., Hövelmann U. Insulin Glulisine has a faster onset of action compared with insulin aspart in healthy voluntees // Exp. Clin. Endocrinol. Diabetes. – 2010. – № 118. – Р. 662-664.
29. Bernett A.H. How well do rapid-acting insulin work in obese individuals // Diabetes Obes. Metab. – 2006. – № 8. – Р. 388-395
30. Hirsch Irl. B., Bergenstal R.M., Parkin C.G. et al. A real-world approach to insulin therapy in primary care practice // Clinical Diabetes. – 2005. – № 2 (23). – Р. 78-86.
31. Fritsche A., Larbig M., Owens D.Comparison between a basal-bolus and a premixed insulin regimen in individuals with type 2 diabetes-results of the GINGER study // Diabetes, Obesity and Metabolism. – 2010. – № 12. – Р. 115-123.
32. Bergenstal R.M., Johnson M., Powers M.A. et al. Adjust to target in type 2 diabetes: comparison of a simple algorithm with carbohydrate counting for adjustment of mealtime insulin glulisine // Diabetes Care. – 2008. – № 31(7). – 1305-1310.
Bergenstal R.M., Johnson M., Powers M.A. et al. Adjust to target in type 2 diabetes: comparison of a simple algorithm with carbohydrate counting for adjustment of mealtime insulin glulisine // Diabetes Care. – 2008. – № 31(7). – 1305-1310.
Инсулин
Инсулин – это гормон, секретируемый эндокринной частью поджелудочной железы. Он регулирует обмен углеводов, поддерживая глюкозу в крови на необходимом уровне, а также участвует в обмене жиров (липидов).
Синонимы русские
Гормон поджелудочной железы, регулятор обмена углеводов.
Синонимы английские
Insulin.
Метод исследования
Иммунохемилюминесцентный анализ.
Диапазон определения: 0,2 – 1000 мкЕд/мл.
Единицы измерения
МкЕд/мл (микроединица на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Полностью исключить прием лекарственных препаратов за сутки до исследования (по согласованию с врачом).
- Не курить в течение 3 часов до исследования.
Общая информация об исследовании
Инсулин синтезируется в бета-клетках эндокринной части поджелудочной железы. Его концентрация в крови напрямую зависит от концентрации глюкозы: после приема пищи в кровь попадает большое количество глюкозы, в ответ на это поджелудочная железа секретирует инсулин, который запускает механизмы перемещения глюкозы из крови в клетки тканей и органов. Также инсулин регулирует биохимические процессы в печени: если глюкозы становится много, то печень начинает запасать ее в виде гликогена (полимера глюкозы) или использовать для синтеза жирных кислот. Когда синтез инсулина нарушен и его вырабатывается меньше, чем необходимо, глюкоза не может попасть в клетки организма и развивается гипогликемия. Клетки начинают испытывать недостаток в основном субстрате, требующемся им для образования энергии, – в глюкозе. Если такое состояние является хроническим, то нарушается обмен веществ и начинают развиваться патологии почек, сердечно-сосудистой, нервной систем, страдает зрение. Заболевание, при котором наблюдается недостаток выработки инсулина, называется сахарным диабетом. Он бывает нескольких типов. В частности, тип первый развивается, когда поджелудочная железа не вырабатывает достаточное количество инсулина, тип второй связывают с потерей чувствительности клеток к воздействию на них инсулина. Второй тип наиболее распространен. Для лечения сахарного диабета на начальных этапах обычно используют специальную диету и препараты, которые либо усиливают выработку инсулина поджелудочной железой, либо стимулируют клетки организма к потреблению глюкозы за счет увеличения их чувствительности к данному гормону. В случае если поджелудочная железа совсем перестает продуцировать инсулин, требуется его введение с инъекциями. Повышенная концентрация инсулина в крови называется гиперинсулинемией. При этом содержание глюкозы в крови резко снижается, что может привести к гипогликемической коме и даже к смерти, так как от концентрации глюкозы напрямую зависит работа головного мозга.
Если такое состояние является хроническим, то нарушается обмен веществ и начинают развиваться патологии почек, сердечно-сосудистой, нервной систем, страдает зрение. Заболевание, при котором наблюдается недостаток выработки инсулина, называется сахарным диабетом. Он бывает нескольких типов. В частности, тип первый развивается, когда поджелудочная железа не вырабатывает достаточное количество инсулина, тип второй связывают с потерей чувствительности клеток к воздействию на них инсулина. Второй тип наиболее распространен. Для лечения сахарного диабета на начальных этапах обычно используют специальную диету и препараты, которые либо усиливают выработку инсулина поджелудочной железой, либо стимулируют клетки организма к потреблению глюкозы за счет увеличения их чувствительности к данному гормону. В случае если поджелудочная железа совсем перестает продуцировать инсулин, требуется его введение с инъекциями. Повышенная концентрация инсулина в крови называется гиперинсулинемией. При этом содержание глюкозы в крови резко снижается, что может привести к гипогликемической коме и даже к смерти, так как от концентрации глюкозы напрямую зависит работа головного мозга. Поэтому очень важно контролировать уровень сахара при парентеральном введении препаратов инсулина и других лекарств, использующихся для лечения диабета. Повышенный уровень инсулина в крови также бывает обусловлен опухолью, секретирующей его в больших количествах, – инсулиномой. При ней концентрация инсулина в крови может повышаться в десятки раз в течение короткого времени. Заболевания, связанные с развитием сахарного диабета: метаболический синдром, патология надпочечников и гипофиза, синдром поликистозных яичников.
Поэтому очень важно контролировать уровень сахара при парентеральном введении препаратов инсулина и других лекарств, использующихся для лечения диабета. Повышенный уровень инсулина в крови также бывает обусловлен опухолью, секретирующей его в больших количествах, – инсулиномой. При ней концентрация инсулина в крови может повышаться в десятки раз в течение короткого времени. Заболевания, связанные с развитием сахарного диабета: метаболический синдром, патология надпочечников и гипофиза, синдром поликистозных яичников.
Для чего используется исследование?
- Для диагностики инсулином (опухолей поджелудочной железы) и для выяснения причин острой или хронической гипогликемии (вместе с тестом на глюкозу и на С-пептид).
- Для наблюдения за эндогенным инсулином, синтезируемым бета-клетками.
- Для выявления невосприимчивости к инсулину.
- Чтобы выяснить, когда пациентам, страдающим диабетом второго типа, требуется начать прием инсулина или гипогликемических препаратов.

Когда назначается исследование?
- При низком содержании глюкозы в крови и/или при симптомах гипогликемии: потливости, сильном сердцебиении, регулярном чувстве голода, помутнении сознания, неясности зрения, головокружении, слабости, при сердечных приступах.
- При необходимости выяснить, была ли инсулинома удалена удачно, а также вовремя диагностировать возможные рецидивы.
- При контроле за результатами трансплантации островковых клеток (посредством определения способности трансплантатов производить инсулин).
Что означают результаты?
Референсные значения: 2,6 – 24,9 мкЕд/мл.
Причины повышенного уровня инсулина:
- акромегалия,
- синдром Иценко – Кушинга,
- фруктозная или глюкозо-галактозная непереносимость,
- инсулинома,
- ожирение,
- невосприимчивость к инсулину, как при хроническом панкреатите (включая муковисцидоз) и при раке поджелудочной железы.

Что может влиять на результат?
Употребление таких препаратов, как кортикостероиды, леводопа, оральные контрацептивы, способствует повышению концентрации глюкозы.
Важные замечания
- В настоящее время в качестве инъекций применяют инсулин, полученный в результате биохимического синтеза, что делает его наиболее сходным по своей структуре и свойствам с эндогенным (вырабатывающимся в организме) инсулином.
- Антитела к инсулину могут сказаться на результатах исследования, поэтому при их наличии в крови рекомендуется использовать альтернативные методы определения концентрации инсулина (анализ на С-пептид).
Также рекомендуется
- С-пептид в сыворотке
- С-пептид в суточной моче
- Глюкозотолерантный тест
- Глюкоза в плазме
- Глюкоза в моче
- Фруктозамин
Кто назначает исследование?
Эндокринолог, терапевт, гастроэнтеролог.
Затраты на производство и потенциальные цены на биоаналоги человеческого инсулина и аналогов инсулина
Текст статьи
Меню статьи
- Статья
Текст - Артикул
информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
Исследования
Затраты на производство и потенциальные цены на биоаналоги человеческого инсулина и аналогов инсулина
- http://orcid.org/0000-0003-0359-1259Дзинтарс Готэм1,
- Мелисса Дж. Барбер2,
- Эндрю Хилл3
- 9004 1 Медицинский факультет Имперского колледжа Лондона, Лондон, Великобритания
- 2 Гарвардская школа общественного здравоохранения имени Т.
 Х. Чана, Гарвардский университет, Бостон, Массачусетс, США
Х. Чана, Гарвардский университет, Бостон, Массачусетс, США - 3 Кафедра трансляционной медицины, Ливерпульский университет, Ливерпуль, Великобритания
- Соответствие доктор Дзинтарс Готэм; dzintarsgotham{at}gmail.com
Abstract
Введение Высокие цены на инсулин создают барьер для лечения людей, живущих с диабетом, поскольку, по оценкам, 50% из 100 миллионов пациентов, нуждающихся в инсулине, не имеют надежного доступа. Поскольку аналоги инсулина заменяют обычный человеческий инсулин (RHI) во всем мире, их относительные цены будут становиться все более важными. Три компании-оригинатора контролируют 96% мирового рынка инсулина, и доступно несколько биоаналогов инсулина. Мы оценили снижение цен, которое могло бы быть достигнуто, если бы на рынок инсулина вышли многочисленные производители биосимиляров.
Методы Данные о цене активного фармацевтического ингредиента (АФИ), экспортируемого из Индии, были получены из онлайновой таможенной базы данных.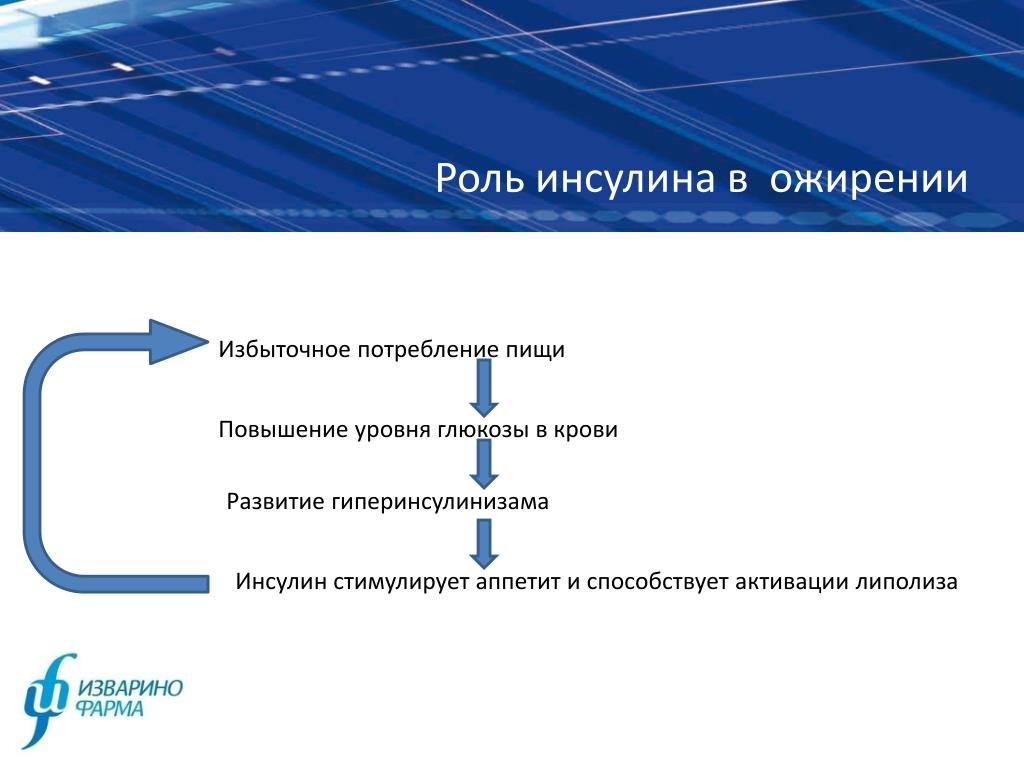 С производителями инсулинов связались для получения ценовых предложений. В тех случаях, когда рыночные цены на АФС не могли быть определены, цены оценивались на основе сравнения сходства с точки зрения производственного процесса с АФС, цены на которые были известны. Потенциальные цены на биоаналоги оценивались путем добавления затрат на вспомогательные вещества, рецептуры, транспортировку, затраты на разработку и регулирование, а также маржу прибыли.
С производителями инсулинов связались для получения ценовых предложений. В тех случаях, когда рыночные цены на АФС не могли быть определены, цены оценивались на основе сравнения сходства с точки зрения производственного процесса с АФС, цены на которые были известны. Потенциальные цены на биоаналоги оценивались путем добавления затрат на вспомогательные вещества, рецептуры, транспортировку, затраты на разработку и регулирование, а также маржу прибыли.
Результаты Процессы производства RHI и аналогов инсулина аналогичны. Цены на АФИ составляли 24 750 долларов США/кг для RHI, 68 757 долларов США/кг для инсулина гларгина и примерно 100 000 долларов США/кг для других аналогов. Ориентировочные цены на биоаналоги составляли 48–71 доллар США на пациента в год для RHI, 49–72 доллара США для нейтрального протаминового инсулина Хагедорна (НПХ) и 78–133 доллара США для аналогов (кроме детемира: 283–365 долларов США).
Заключение Лечение биоаналогом RHI и инсулином NPH может стоить ≤72 доллара США в год, а аналогами инсулина ≤133 доллара США в год. Ориентировочные цены на биоаналоги были заметно ниже текущих цен на аналоги инсулина. Широкая доступность по ориентировочным ценам может обеспечить существенную экономию во всем мире.
Ориентировочные цены на биоаналоги были заметно ниже текущих цен на аналоги инсулина. Широкая доступность по ориентировочным ценам может обеспечить существенную экономию во всем мире.
- Инсулин
- Аналоги
- BioSimilars
- Generics
- Universal Health Lopage
- Access
- Доступность
- Стоимость производства
Это открытая статья, распределенная в соответствии с Creative Commons. BY-NC 4.0), которая позволяет другим распространять, ремикшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать свои производные работы на других условиях, при условии, что оригинальная работа правильно процитирована, указана соответствующая ссылка, любые изменения внесены. указано, и использование некоммерческое. См.: http://creativecommons.org/licenses/by-nc/4.0.
http://dx.doi.org/10.1136/bmjgh-2018-000850
Статистика с сайта Altmetric.com
Запрос разрешений
направит вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
- инсулин
- аналоги
- биоаналоги
- дженерики
- всеобщее медицинское обслуживание
- доступ
- доступность
- себестоимость
Ключевые вопросы
Что уже известно?
Серьезные проблемы с доступом к недорогому инсулину существуют в странах с низким и средним уровнем дохода.
На мировом рынке инсулина доминируют три компании, производящие биоаналоги с небольшой конкуренцией.
Каковы новые результаты?
Что означают новые данные?
Введение
По оценкам, 100 миллионов человек во всем мире нуждаются в инсулине. Людям, живущим с диабетом 1 типа, для выживания необходим постоянный запас инсулина, а инсулин необходим для оптимального лечения многих людей, живущих с диабетом 2 типа. 1 Подсчитано, что половина этих людей не имеет надежного и недорогостоящего доступа к лекарствам2, несмотря на растущий спрос. 3 В то время как другие факторы способствуют отсутствию глобального доступа к инсулину, высокие цены являются серьезной причиной страданий, катастрофических проблем со здоровьем. расходы и смертность.1 4 В странах с низким и средним уровнем дохода (СНСД) лекарства в основном покупаются наличными в частном секторе.5
3 В то время как другие факторы способствуют отсутствию глобального доступа к инсулину, высокие цены являются серьезной причиной страданий, катастрофических проблем со здоровьем. расходы и смертность.1 4 В странах с низким и средним уровнем дохода (СНСД) лекарства в основном покупаются наличными в частном секторе.5
Что касается инсулинов, то на долю трех крупнейших производителей инсулинов приходится 96% объема мирового рынка. Эта олигополия, регуляторные проблемы и регулярные постепенные разработки инсулинов, вероятно, объясняют отсутствие конкурентного рынка биосимиляров для инсулинов.1, 6, 7
О затратах на производство биопрепаратов, инсулина или его аналогов опубликовано немного. Цель этого исследования состояла в том, чтобы оценить стоимость производства и, на этой основе, потенциальные цены на биоаналог человеческого инсулина и аналогов инсулина, которые были бы возможны при крупномасштабном конкурентоспособном производстве. Наш анализ сделан в первую очередь с учетом ограниченных ресурсов и с точки зрения государственных закупок.
Это исследование было проведено в рамках исследования «Решение проблем и ограничений источников и поставок инсулина» (ACCISS), целью которого является улучшение доступа к инсулину. Исследование проводится совместно Health Action International, Женевскими университетскими больницами и Женевским университетом, а также Школой общественного здравоохранения Бостонского университета.
Методы
Ранее мы проанализировали затраты на производство других лекарственных средств.8–10 Для пероральных составов сочетание цены активного фармацевтического ингредиента (АФИ), экспортируемого из Индии, с предположениями о других компонентах производственных затрат может надежно оценить цены на лекарства, производимые в условиях жесткой конкуренции с дженериками.8–10
Мы разработали формулы для оценки конкурентоспособных, но выгодных цен на биоаналоги инсулина, исходя из стоимости АФИ и наполнителей, затрат на изготовление флаконов, затрат на разработку и регулирование, а также маржи, учитывающей операционные расходы и прибыль. Для двух основных допущений, стоимости АФИ и стоимости рецептуры, мы использовали высокие и низкие допущения, в результате чего получился диапазон оценочных цен: «конкурентная» формула и «консервативная» формула. Нижняя граница диапазона представляет собой сценарий хорошо функционирующего рынка многочисленных производителей биоаналогов, а верхняя граница диапазона представляет собой более консервативную оценку. Обе формулы на примере инсулина гларгина показаны на рисунке 1. Подробности получения этой формулы описаны ниже.
Для двух основных допущений, стоимости АФИ и стоимости рецептуры, мы использовали высокие и низкие допущения, в результате чего получился диапазон оценочных цен: «конкурентная» формула и «консервативная» формула. Нижняя граница диапазона представляет собой сценарий хорошо функционирующего рынка многочисленных производителей биоаналогов, а верхняя граница диапазона представляет собой более консервативную оценку. Обе формулы на примере инсулина гларгина показаны на рисунке 1. Подробности получения этой формулы описаны ниже.
Рисунок 1
Формулы оценки стоимости биоаналога инсулина гларгина. АФИ, активный фармацевтический ингредиент.
Все денежные значения указаны в долларах США.
Стоимость АФИ и наполнителей
Цены за килограмм АФИ, экспортируемых из Индии, были взяты из онлайновой базы данных данных об экспорте, опубликованных в соответствии с таможенными правилами Индии (www.infodriveindia.com), за период с 1 января 2013 г. по 1 ноября 2016. После очистки данных для исключения всех продуктов, не входящих в API (например, отгрузок конечного готового продукта), и цензурирования выбросов (небольшое количество отгрузок небольшого объема по очень низким ценам, ≤5 000 долл. США/кг для человеческого инсулина и ≤10 долл. США/кг). 000/кг для инсулина гларгина; см. дополнительный онлайн-рисунок 1), модели линейной регрессии использовались для расчета средних цен на АФИ на 1 ноября 2016 г. (онлайн-дополнительные рисунки 1 и 2).
по 1 ноября 2016. После очистки данных для исключения всех продуктов, не входящих в API (например, отгрузок конечного готового продукта), и цензурирования выбросов (небольшое количество отгрузок небольшого объема по очень низким ценам, ≤5 000 долл. США/кг для человеческого инсулина и ≤10 долл. США/кг). 000/кг для инсулина гларгина; см. дополнительный онлайн-рисунок 1), модели линейной регрессии использовались для расчета средних цен на АФИ на 1 ноября 2016 г. (онлайн-дополнительные рисунки 1 и 2).
Для инсулинов, по которым данные об экспорте АФИ были недоступны или недостаточны, мы использовали два дополнительных подхода для получения оценочной стоимости АФИ: прямой запрос ценовых котировок от производителей АФИ и вывод стоимости производства на основе сходства методов синтеза с API, для которых информация о ценах была доступна из других источников.
Производители API были определены, и с ними связались через интернет-рынки оптовых торговцев Alibaba и IndiaMART (www.alibaba.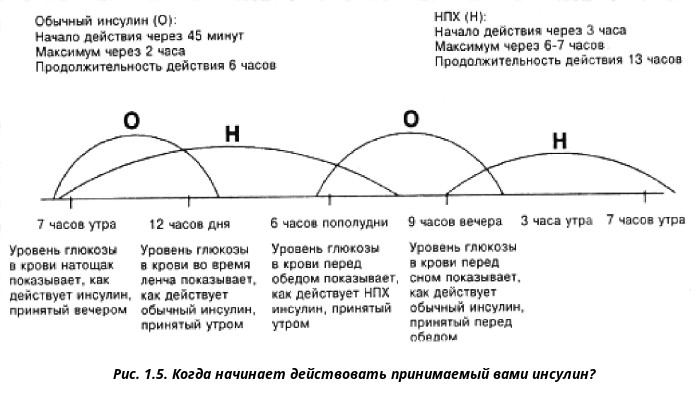 com, www.indiamart.com). Был проведен поиск в Интернете для выявления дополнительных производителей аналогов инсулина, с которыми связались по электронной почте. С производителями, указанными в опубликованном обзоре мирового рынка инсулина, связывались, если на их веб-сайтах указывалось, что они производят аналоги инсулина.11
com, www.indiamart.com). Был проведен поиск в Интернете для выявления дополнительных производителей аналогов инсулина, с которыми связались по электронной почте. С производителями, указанными в опубликованном обзоре мирового рынка инсулина, связывались, если на их веб-сайтах указывалось, что они производят аналоги инсулина.11
В «конкурентной» формуле мы вычли 20% из оценочной цены АФИ, чтобы учесть цены экспортируемого АФИ, которые, вероятно, включают многочисленные наценки, которых можно было бы избежать за счет собственного производства или внутренних закупок. Хотя имеется мало данных о наценках на АФИ, это предположение в общих чертах основано на наценках в размере 15–30%, зарегистрированных для АФИ препаратов для лечения ВИЧ12. низкая оценка в отношении менее конкурентного рынка инсулиновых АФИ, что делает это предположение консервативным в контексте данного анализа. Соображения, касающиеся оценки цены API, изложены далее в методах.
Стоимость АФИ, необходимая для производства одного флакона на 1000 единиц, была рассчитана путем умножения количества миллиграммов, содержащегося в 1000 единицах данного типа инсулина (дополнительное онлайн-приложение), на цену АФИ за килограмм.
Содержание наполнителей по типам инсулина и их средние цены приведены в дополнительном онлайн-приложении.
Производственный процесс
На молекулярном уровне аналоги инсулина отличаются от человеческого инсулина только несколькими аминокислотами (онлайн-дополнение, рисунок 3). Процесс производства обычного человеческого инсулина (RHI) и аналогов инсулина очень похож13,14. Предшественник инсулина, экспрессируемый измененным геномом клетки-хозяина, накапливается в виде телец включения, которые очищаются от бактериальной культуры. Затем предшественник расщепляется до инсулина in vitro с помощью протеаз. 3 Этот метод является общим для RHI и аналогов инсулина. 3 15–18 Подобным образом методы, используемые для очистки и рефолдинга RHI, также применимы для аналогов инсулина. 1920
В конфиденциальных сообщениях производители биосимиляров подтвердили, что для рекомбинантных молекул, которые имеют высокий уровень сходства, вполне вероятно, что неотъемлемая стоимость предшествующей обработки очень похожа.
Затраты на приготовление
Имеется ряд оценок средних затрат на приготовление АФИ во флаконах.
Исследования стоимости производства противоядия предполагают, что стоимость рецептуры составляет 1 доллар США и 5 долларов США за ампулу, причем последний отмечает, что оценка была очень высокой. , оптовая стоимость флакона и упаковочных материалов составляет 0,31 доллара США за флакон объемом 0,5 мл23.
Другим источником затрат на лекарственную форму являются «нормы конверсионной стоимости», опубликованные правительством Индии в 2012 г. в рамках законодательства о контроле цен.24 Эти нормы использовались правительством для расчета предельных цен на лекарства до 2013 г. Конверсия, упаковка и Совокупная «нормированная» стоимость упаковочного материала составляла 0,09 доллара США за флакон объемом 10 мл (дополнительное онлайн-приложение). «Нормы» предписывали предполагаемую норму потерь сырья при составлении рецептуры на уровне 4,5% API, которую мы включили в наши формулы.
Наконец, цены на самые дешевые продукты в виде флаконов, продаваемые в Великобритании, могут быть использованы в качестве высоких оценок затрат на их изготовление (при условии, что они не продаются с убытком). Цены на пять продуктов с самой низкой ценой, приготовленных в виде ампул, варьировались от 0,64 до 0,85 долларов США за ампулу (дополнительное онлайн-приложение).
Мы предположили диапазон уровней стоимости для препарата в ампулах объемом 10 мл, которые включают сам флакон и стоимость наполнения: более высокий уровень 1,00 долл. США за единицу в «консервативной» формуле, основанный на ценах самого дешевого препарата в ампулах. продукты в Великобритании и более низкий уровень 0,09 доллара США./ед. в «конкурентной» формуле, основанной на значениях, прописанных в «нормах» индийского правительства.
Затраты на разработку биоаналога
По оценке Федеральной торговой комиссии США, стоимость вывода биоаналога на рынок (разработка, капитальные затраты и затраты на регулирование) составляет 100–200 млн долларов США на рынках со строгими регулирующими органами.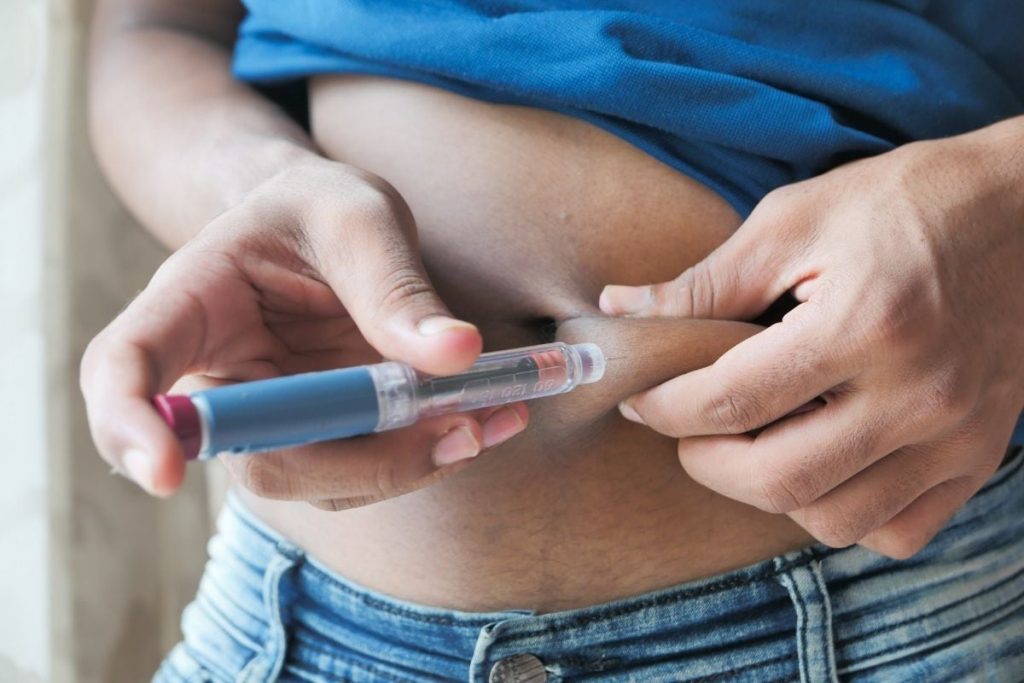 25 Стоимость вывод биоаналога на рынок в Индии оценивается на 90% ниже, чем этот.26 Мы предположили, что стоимость вывода биоаналога на рынок составляет 100 миллионов долларов США, окупаемых в течение 5 лет. Кроме того, мы предположили, что 1 миллион пациентов (или около 5% расчетного числа пациентов с диабетом 1 типа во всем мире)1 будут покупать инсулин у любого нового производителя биоаналогов, что примерно эквивалентно годовой скорости, с которой аналоги инсулина вытесняют человеческий инсулин из рынок в странах с высоким уровнем дохода.11 Таким образом, дополнительные 20 долларов США на пациента в год будут добавлены к стоимости производства в течение первых 5 лет, когда гипотетический биоаналог доступен.
25 Стоимость вывод биоаналога на рынок в Индии оценивается на 90% ниже, чем этот.26 Мы предположили, что стоимость вывода биоаналога на рынок составляет 100 миллионов долларов США, окупаемых в течение 5 лет. Кроме того, мы предположили, что 1 миллион пациентов (или около 5% расчетного числа пациентов с диабетом 1 типа во всем мире)1 будут покупать инсулин у любого нового производителя биоаналогов, что примерно эквивалентно годовой скорости, с которой аналоги инсулина вытесняют человеческий инсулин из рынок в странах с высоким уровнем дохода.11 Таким образом, дополнительные 20 долларов США на пациента в год будут добавлены к стоимости производства в течение первых 5 лет, когда гипотетический биоаналог доступен.
Прочие затраты на массовое производство
Стоимость вспомогательных веществ была добавлена на основе цен, указанных в Интернете крупными производителями химических веществ, и типичного состава вспомогательных веществ (онлайн-дополнительное приложение). Мы добавили дополнительную маржу 20% на операционные расходы и прибыль. Мы провели анализ чувствительности этих предположений о затратах.
Мы провели анализ чувствительности этих предположений о затратах.
Анализ, проведенный IMS Health, показал, что для лекарств от диабета стоимость импорта и распределения увеличилась на 23 % к цене производителя в Бразилии, 23 % в Индии, 41 % в Индонезии и 11 % в Южной Африке. оценочные цены с заявленными ценами государственных закупок, мы добавили 20%, чтобы представить стоимость импорта и распределения.
Ориентировочные цены на биоаналоги, основанные на отчетных данных компаний о затратах на производство
Некоторые производители инсулина указывают общие затраты в себестоимости (называемой «себестоимость проданных товаров») в процентах от продаж. Хотя невозможно окончательно рассчитать затраты на единицу продукции на основе этих отчетных процентов, мы отдельно оценили себестоимость продукции на основе этих отчетных расходов (дополнительное онлайн-приложение). Достаточные данные были доступны только для Ново Нордиск, но не для Санофи или Лилли.
Участие пациентов и общественности
Ни пациенты, ни общественность не участвовали в исследовании.
Результаты
Цена АФИ, экспортируемого из Индии
Имелось достаточно данных о цене экспортируемого АФИ для RHI и инсулина гларгина.
RHI имел среднюю цену 32 228 долларов США/кг на 1 ноября 2016 года. Поставки в США продемонстрировали два «плато» на уровнях цен 70 000 долларов США/кг и 58 000 долларов США/кг, оба уровня цен значительно превышали цены на экспорт в другие регионы (онлайн-дополнительный рисунок 1). Еще одно плато наблюдалось для экспорта в Мексику по цене 26 000–28 000 долларов США за кг. Согласованность цены и размеров заказов на этих плато предполагает повторяющиеся заказы между отдельными покупателями/производителями. Если поставки в США были исключены из набора данных, линейная регрессия дала оценочную цену в 24 750 долларов США/кг (снижение в среднем на 18% в год). Это значение после исключения экспорта в США использовалось в оценках себестоимости продукции. Объем экспортируемого из Индии RHI API примерно удвоился за исследуемый период: с 484 кг, экспортированных в 2013 году, до 79 кг. 3 кг в 2016 г. до 1 ноября, что соответствует примерно 1,6 млн пациенто-лет лечения или 22,7 млн ампул по 1000 единиц.
3 кг в 2016 г. до 1 ноября, что соответствует примерно 1,6 млн пациенто-лет лечения или 22,7 млн ампул по 1000 единиц.
Модель линейной регрессии для инсулина гларгина показала, что средняя цена на 1 ноября 2016 г. составила 68 757 долларов США/кг (снижение в среднем на 27% в год) (дополнительный онлайн-рисунок 2). Плато было очевидным для экспорта в Мексику на уровне около 80 000 долларов США/кг.
Оценка цен АФИ на инсулины при недостаточности данных об экспорте АФИ
Получены котировки цен АФИ от производителей биоаналогов на инсулин аспарт, на другие аналоги – нет.
Инсулин НПХ
В нейтральном к инсулину протамине Хагедорна (НПХ) протамин и инсулин объединены в виде кристаллов в молярном соотношении примерно 8,5:1 (дополнительное онлайн-приложение). Сульфат протамина имеется в продаже по цене 6550–10 800 долл. США/кг. Поскольку молекулярная масса RHI и протамина сульфата аналогична, стоимость API НПХ инсулина можно оценить, предположив, что она на 89% состоит из RHI стоимостью 24 750 долларов США/кг и 11% протамина сульфата стоимостью 10 800 долларов США/кг. Это дает цену за килограмм инсулина NPH API в размере 23 282 долларов США.
Это дает цену за килограмм инсулина NPH API в размере 23 282 долларов США.
Инсулин аспарт
Инсулин аспарт отличается от RHI 1 из 51 аминокислоты. Были получены предложения от двух производителей инсулина аспарта по цене 87 720 долларов США и 116 108 долларов США за килограмм. Оба производителя базировались в Китае. Основываясь на котировках, полученных от производителей, мы оценили стоимость API для инсулина аспарт в 100 000 долларов США/кг. Это примерно в четыре раза превышает нашу оценку (основанную на наблюдаемых поставках) для RHI.
Инсулин лизпро и инсулин глулизин
Инсулин лизпро и глулизин отличаются от RHI 2 аминокислотами из 51. Лиспро был первым разработанным аналогом, и его производственный процесс для инсулина лизпро почти идентичен процессу RHI.14 Мы предположили, что стоимость их АФИ такая же, как и для инсулина аспарт — 100 000 долларов США/кг.
Инсулин детемир и инсулин деглудек
Инсулин детемир и инсулин деглудек отличаются от RHI отсутствием последнего остатка в В-цепи и присоединением группы жирной кислоты на его месте. Для оригинаторов детемир и деглудек добавление жирнокислотных групп осуществляется in vitro после очистки из продуцирующей клетки человеческого инсулиноподобного предшественника, модифицированного с отсутствием остатка B30. и производство деглудека.28 Жирные кислоты коммерчески доступны по низкой цене. Учитывая небольшую разницу в аминокислотной последовательности, относительно простой процесс добавления цепей жирных кислот и низкую стоимость реагентов, мы приняли, что стоимость детемира и деглудека АФИ равна стоимости аналогов аспарта, лизпро и глулизина. Однако из-за того, что его дозировка в миллиграммах в три раза превышала дозу других аналогов инсулина, ориентировочная цена инсулина детемир была значительно выше (см. ниже).
Для оригинаторов детемир и деглудек добавление жирнокислотных групп осуществляется in vitro после очистки из продуцирующей клетки человеческого инсулиноподобного предшественника, модифицированного с отсутствием остатка B30. и производство деглудека.28 Жирные кислоты коммерчески доступны по низкой цене. Учитывая небольшую разницу в аминокислотной последовательности, относительно простой процесс добавления цепей жирных кислот и низкую стоимость реагентов, мы приняли, что стоимость детемира и деглудека АФИ равна стоимости аналогов аспарта, лизпро и глулизина. Однако из-за того, что его дозировка в миллиграммах в три раза превышала дозу других аналогов инсулина, ориентировочная цена инсулина детемир была значительно выше (см. ниже).
Окончательные расчетные цены
Окончательные расчетные цены приведены в таблице 1, а полная разбивка затрат доступна в дополнительном онлайн-приложении. Предполагая, что дозировка составляет 40 единиц в день (суточная доза, определенная ВОЗ для инсулина), эти оценочные цены переводятся в стоимость на одного пациента в год в размере 48–133 долларов США, за исключением стоимости детемира, которая составляет 283–365 долларов США в год.
Таблица 1
Расчетные цены на инсулины
Расчетные цены на биоаналоги приведены в контексте на рисунке 2, где они сравниваются с последними ценами государственных закупок в различных странах, о которых сообщает исследование ACCISS4, а также с ценами государственных закупок в Великобритании указывается в Британском национальном формуляре, а цены государственных закупок в США сообщаются Комитетом по делам ветеранов США.2930 Текущие цены на RHI в среднем в 1,2–1,8 раза превышали предполагаемые цены. Текущие цены на инсулин гларгин в среднем превышали расчетные цены в 5,6–7,8 раза, цены на инсулин лизпро превышали расчетные цены в 2,7–3,7 раза, а цены на инсулин аспарт превышали расчетные цены в 2,6–3,5 раза. Важно отметить, что страны, включенные в сравнение цен, различаются по типу инсулина, а цены государственных закупок, указанные в исследовании ACCISS, указаны для любой формы выпуска (флакон, предварительно заполненная ручка, картридж), в то время как наши расчетные цены указаны только для флаконов.
Рисунок 2
Цены на инсулины в отдельных странах: (A) обычный человеческий инсулин, (B) инсулин гларгин, (C) инсулин лизпро и (D) инсулин аспарт. Цены указаны за 10 мл (1000 ЕД) в рамках госзакупок и любой формы выпуска. Данные исследования ACCISS4, Британского национального формуляра и инструмента поиска по фармацевтическому каталогу Национального центра закупок (CCST). ACCISS, Решение проблем и ограничений источников и поставок инсулина; ССАГПЗ, Совет сотрудничества стран Персидского залива; НДР, Народно-Демократическая Республика; БАПОР, Ближневосточное агентство Организации Объединенных Наций для помощи палестинским беженцам и организации работ.
Анализ чувствительности
Среди различных возможных допущений, обсуждавшихся в этом анализе, окончательные оценочные цены были наиболее чувствительны к допущению, касающемуся состава флакона и стоимости упаковки, за которым следовала стоимость АФИ (таблица 2). Если предполагаемая стоимость материалов и состава для флаконов изменится с текущего предположения о «конкурентной формуле» (0,09 долларов США за флакон) до самой высокой доступной оценки (5,00 долларов США за флакон), расчетная цена RHI утроится с 48 долларов США в год до долларов США. $151/год, но цены на аналоги примерно удваиваются с $78–9.8 в год до 181–201 доллара США в год (кроме детемира).
$151/год, но цены на аналоги примерно удваиваются с $78–9.8 в год до 181–201 доллара США в год (кроме детемира).
Таблица 2
Анализ чувствительности: влияние изменений в предположениях о затратах на годовую стоимость инсулина (процентное изменение по сравнению с базовым сценарием)
Уменьшение и удвоение оценочной цены API привело к изменениям от –17% до +88%. Изменение предполагаемой операционной маржи по сравнению с базовым сценарием 20–10 % или 50 % привело к изменению расчетной цены от –8 % до +25 %.
Ориентировочные цены на биоаналоги, основанные на отчетных данных компаний о затратах на производство
На основании этих цифр мы рассчитали оценочную себестоимость производства в размере 1,45–9,64 долларов США за единицу в зависимости от допущений относительно количества проданных единиц и доли проданных единиц инсулина, содержащих 300 и 1000 единиц инсулина (дополнительное онлайн-приложение). .
Обсуждение
Возможно рентабельное производство биоаналогов рекомбинантного человеческого инсулина и инсулина НПХ по цене 72 доллара США на пациента в год или меньше. Биоаналоги аналогов инсулина — лизпро, аспарт, гларгин, глулизин и деглудек — могут быть рентабельно произведены по цене 133 доллара США на пациента в год или меньше. По нашим оценкам, при высоком уровне конкуренции цены могут упасть до 48 долларов США в год на биоаналоги человеческого инсулина и 78–9 долларов США в год.8 для аналогов инсулина (таблица 1). Сравнение оценочных цен с последними ценами государственных закупок позволяет предположить, что сильная конкуренция на рынке человеческого инсулина и аналогов инсулина привела бы к значительной экономии в большинстве стран и что нынешние производители могли бы устанавливать значительно более низкие цены, сохраняя при этом прибыль (рис. 2).
Биоаналоги аналогов инсулина — лизпро, аспарт, гларгин, глулизин и деглудек — могут быть рентабельно произведены по цене 133 доллара США на пациента в год или меньше. По нашим оценкам, при высоком уровне конкуренции цены могут упасть до 48 долларов США в год на биоаналоги человеческого инсулина и 78–9 долларов США в год.8 для аналогов инсулина (таблица 1). Сравнение оценочных цен с последними ценами государственных закупок позволяет предположить, что сильная конкуренция на рынке человеческого инсулина и аналогов инсулина привела бы к значительной экономии в большинстве стран и что нынешние производители могли бы устанавливать значительно более низкие цены, сохраняя при этом прибыль (рис. 2).
Оценки цен были основаны на наблюдаемых ценах на АФИ, экспортируемых из Индии, на RHI, NPH и инсулин гларгин. Для других аналогов предположения о стоимости АФИ были основаны на котировках производителей биосимиляров и сходстве структуры и процесса. Учитывая высокий уровень сходства молекулярной структуры и производственного процесса, относительно высокая цена, указываемая производителями биоаналогов на инсулин аспарт по сравнению с RHI, вероятно, связана с различиями в объемах спроса. Тем не менее, мы консервативно предположили, что другие аналоги, по которым данные об экспорте отсутствовали, имели аналогичную цену. Наши оценочные цены включали маржу прибыли, маржу для учета транспортных и импортных расходов, а также консервативную оценку затрат на разработку биосимиляров, которые, как мы предполагали, будут окупаться в равной степени на рынках с ограниченными ресурсами и на рынках с высоким доходом (а не при дифференцированной марже). . Для сравнения мы также оценили себестоимость продукции на единицу продукции, используя отчеты о расходах от Novo Nordisk (дополнительное онлайн-приложение), которые дали оценки, аналогичные оценкам, сделанным на основе цен API.
Тем не менее, мы консервативно предположили, что другие аналоги, по которым данные об экспорте отсутствовали, имели аналогичную цену. Наши оценочные цены включали маржу прибыли, маржу для учета транспортных и импортных расходов, а также консервативную оценку затрат на разработку биосимиляров, которые, как мы предполагали, будут окупаться в равной степени на рынках с ограниченными ресурсами и на рынках с высоким доходом (а не при дифференцированной марже). . Для сравнения мы также оценили себестоимость продукции на единицу продукции, используя отчеты о расходах от Novo Nordisk (дополнительное онлайн-приложение), которые дали оценки, аналогичные оценкам, сделанным на основе цен API.
Предполагаемая стоимость АФС находилась в середине диапазона производственных затрат, рассчитанных для моноклональных антител (20 000–300 000 долл. США/кг), которые представляют собой гораздо более крупные молекулы и производство которых является более сложным.18 31 Оценочные цены для RHI были в некоторых случаях выше, чем цены, указанные в исследовании ACCISS (рис. 2A).4 Этот вывод, вероятно, отражает сочетание консервативных предположений и «заранее установленной» стоимости вывода биоаналога на рынок (мы предположили, что затраты должны были окупиться в течение первых 5 лет продаж), которые три крупных нынешних производителя, вероятно, уже окупили много лет назад. Этот вывод также свидетельствует о том, что в небольшом числе стран биоаналоги инсулина могут изначально быть немного дороже, чем самые низкие цены, предлагаемые производителями в некоторых контекстах. В некоторых странах, где производители инсулинов предлагают низкие цены, в целях поощрения конкурентного и устойчивого рынка инсулинов может потребоваться поддержка новых участников рынка путем закупок по ценам, немного превышающим самые низкие цены, доступные у производителя (такие стратегии хорошо зарекомендовали себя). установлено при ВИЧ, туберкулезе и малярии32).
2A).4 Этот вывод, вероятно, отражает сочетание консервативных предположений и «заранее установленной» стоимости вывода биоаналога на рынок (мы предположили, что затраты должны были окупиться в течение первых 5 лет продаж), которые три крупных нынешних производителя, вероятно, уже окупили много лет назад. Этот вывод также свидетельствует о том, что в небольшом числе стран биоаналоги инсулина могут изначально быть немного дороже, чем самые низкие цены, предлагаемые производителями в некоторых контекстах. В некоторых странах, где производители инсулинов предлагают низкие цены, в целях поощрения конкурентного и устойчивого рынка инсулинов может потребоваться поддержка новых участников рынка путем закупок по ценам, немного превышающим самые низкие цены, доступные у производителя (такие стратегии хорошо зарекомендовали себя). установлено при ВИЧ, туберкулезе и малярии32).
Наши оценочные цены показывают, что цена биосимиляра аналогов инсулина (за исключением детемира) не должна превышать цену RHI более чем в два раза, даже с учетом консервативных предположений относительно цен на аналог АФИ, основанных на низком объеме спроса (таблица 1). Ориентировочные цены на аналоги инсулина в 1,9–2,0 раза превышали расчетные цены на РГИ (кроме детемира: в 5,1–5,9 раза выше). Эта разница в цене намного меньше, чем разница, наблюдаемая в настоящее время на рынках СНСД (рис. 2). Из-за высокого уровня сходства молекулярной структуры и процессов производства разница в цене АФС между RHI и аналогами, вероятно, объясняется относительно молодым рынком биоаналогов, различиями в объемах спроса, разными уровнями оптимизации процессов и другими накладными расходами, такими как нормативные требования. расходы. Если это правда, то цена API на аналоги может быстро упасть почти до цены RHI API. Из-за роста заболеваемости диабетом 1 и 2 типа глобальный спрос на инсулиновые АФИ может возрасти до более чем 16 000 кг в год к 2025 г.1 3 Чтобы удовлетворить этот растущий спрос, вероятно, потребуется построить новые производственные мощности. Стоимость этих объектов включена в наши оценочные цены, так как она включена в предполагаемые затраты на вывод биоаналога на рынок.
Ориентировочные цены на аналоги инсулина в 1,9–2,0 раза превышали расчетные цены на РГИ (кроме детемира: в 5,1–5,9 раза выше). Эта разница в цене намного меньше, чем разница, наблюдаемая в настоящее время на рынках СНСД (рис. 2). Из-за высокого уровня сходства молекулярной структуры и процессов производства разница в цене АФС между RHI и аналогами, вероятно, объясняется относительно молодым рынком биоаналогов, различиями в объемах спроса, разными уровнями оптимизации процессов и другими накладными расходами, такими как нормативные требования. расходы. Если это правда, то цена API на аналоги может быстро упасть почти до цены RHI API. Из-за роста заболеваемости диабетом 1 и 2 типа глобальный спрос на инсулиновые АФИ может возрасти до более чем 16 000 кг в год к 2025 г.1 3 Чтобы удовлетворить этот растущий спрос, вероятно, потребуется построить новые производственные мощности. Стоимость этих объектов включена в наши оценочные цены, так как она включена в предполагаемые затраты на вывод биоаналога на рынок. Правительства могут предлагать дополнительные стимулы для развития местных мощностей по производству биосимиляров, например, в виде налоговых льгот.
Правительства могут предлагать дополнительные стимулы для развития местных мощностей по производству биосимиляров, например, в виде налоговых льгот.
Наши оценки показывают, что годовое лечение биоаналогами человеческого инсулина или аналогами инсулина может иметь стоимость лекарств, подобную или ниже текущих самых низких цен на препараты первого ряда для лечения ВИЧ, для которых крупные международные программы лечения привели к 19,5 миллионам человек получающих лечение в 2016 г.33 34 По ориентировочным ценам комплексное лечение примерно 19 миллионов человек, живущих с диабетом 1 типа, будет стоить 0,9–1,4 миллиарда долларов США в год с использованием биосимилярного человеческого инсулина и инсулина НПХ, и 1,5–2,5 миллиарда долларов США с использованием биоподобных аналогов инсулина. кроме детемира. Для сравнения, в 2014 году продажи антиретровирусных препаратов в странах с низким и средним доходом оценивались в 1,8 млрд долларов США35. При этом мировой рынок инсулина оценивался в 32 млрд долларов США в 2019 году. ,4 Значительная экономия, по-видимому, была бы возможной, если бы инсулины стали доступны по ценам, оцененным в этом анализе.
,4 Значительная экономия, по-видимому, была бы возможной, если бы инсулины стали доступны по ценам, оцененным в этом анализе.
Цены на АФС падают: даже при небольших объемах, экспортируемых в настоящее время из Индии, модели линейной регрессии показали ежегодное снижение цен на экспортируемый АФИ инсулина человека на 18% и ежегодное снижение на 27% на инсулин гларгин. Разумно было бы ожидать, что с ростом производства биоаналогов цены на АФИ продолжат падать. Более половины соответствующих патентов защищают устройства, связанные с лечением инсулином, а не API, и срок действия большинства патентов на API аналогов инсулина истек или истекает к 2020 г. в США36, 37.
Необходимость снижения цен на аналоги инсулина становится более актуальной в связи с тем фактом, что аналоги заменяют RHI в странах с высоким уровнем дохода и во все большем числе стран со средним уровнем дохода, несмотря на отсутствие доказательств значительного клинического преимущества.1 Если это тенденция сохраняется, рынки RHI могут рухнуть. В то же время ожидается, что объемный спрос на инсулины резко возрастет в ближайшие десятилетия.3
В то же время ожидается, что объемный спрос на инсулины резко возрастет в ближайшие десятилетия.3
Для стимулирования развития конкурентного рынка биоаналогов инсулина правительствам и международному сообществу доступен ряд подходов к политике, способствующей развитию конкуренции. К ним относятся тендеры и специальные стимулы для первого участника рынка, не являющегося автором. Международные объединенные механизмы закупок, такие как Возобновляемый фонд и Стратегический фонд Панамериканской организации здравоохранения, также могут сыграть роль в поддержке конкурентного рынка биосимиляров инсулина для снабжения СНСУД. Хотя текущий анализ показывает, что интеллектуальная собственность (ИС) не представляет существенного барьера для биосимиляров инсулина, если в некоторых случаях барьеры ИС становятся очевидными, можно запросить добровольные или принудительные лицензии для обеспечения производства биоаналогов.1 5 Наконец, передача технологии от производителя компаний производителям СНСД, т. е. передача ноу-хау в отношении производственных процессов и/или передача материалов, таких как банки клеток, вероятно, значительно снизит барьер для разработки биоаналога. Другие меры по контролю за ценами на инсулин, которые более подробно обсуждаются в другом месте, по-прежнему будут иметь важное значение, включая учет налогов на импорт и контроль над дистрибьюторскими и аптечными наценками.1
е. передача ноу-хау в отношении производственных процессов и/или передача материалов, таких как банки клеток, вероятно, значительно снизит барьер для разработки биоаналога. Другие меры по контролю за ценами на инсулин, которые более подробно обсуждаются в другом месте, по-прежнему будут иметь важное значение, включая учет налогов на импорт и контроль над дистрибьюторскими и аптечными наценками.1
Ранее комментаторы предсказывали, что снижение цен, предлагаемое биоаналогами, будет скромным, при этом многие давали оценки ожидаемого снижения цен в диапазоне 10%–70%38; однако рынок биосимиляров очень молод, и на нем мало конкурентоспособных производителей отдельных продуктов. Недавно наблюдалось снижение цен на биоаналог инфликсимаба на 70%39. Снижение цен на первый биоаналог инсулина, доступный в США или Европе — биоаналог инсулина гларгина — также, возможно, было скромным (второй биоаналог был одобрен в Европейский Союз в последние несколько месяцев, но данные о ценах еще не доступны)40, хотя не ожидается значительного снижения цен с появлением первого участника рынка, не являющегося оригинальным поставщиком. Для сравнения: цена инсулина гларгина, рассчитанная в этом анализе, примерно на 60-80% ниже цен на оригинальный инсулин гларгин в странах с высоким уровнем дохода40. Таким образом, наши оценки, основанные на затратах, лежат в верхней части диапазона. снижения цен, предсказанного ранее комментаторами.38
Для сравнения: цена инсулина гларгина, рассчитанная в этом анализе, примерно на 60-80% ниже цен на оригинальный инсулин гларгин в странах с высоким уровнем дохода40. Таким образом, наши оценки, основанные на затратах, лежат в верхней части диапазона. снижения цен, предсказанного ранее комментаторами.38
В некоторых юрисдикциях существуют нормативные требования к инсулину, которые менее требовательны, чем к биоаналогам в целом.41 Однако, как и для всех биоаналогов, существуют проблемы с примесями и изменчивостью внутри продукта.38 42 и не удалось получить разрешение на продажу биосимиляров инсулина на европейском рынке.7 Для решения этих проблем ВОЗ изучает возможность использования программы предварительной квалификации для инсулинов.43
Ограничения
Основным ограничением нашего анализа является большое количество допущений, которые были необходимы для получения оценок цен на биоаналоги.
При производстве биосимиляров существуют расходы, которые отдельно не учитываются в данном анализе, такие как капитальные затраты, обеспечение и контроль качества, затраты на регистрацию, затраты, связанные с соблюдением производственных правил и поддержанием асептического производственного процесса. Однако мы включили консервативное предположение об общих затратах на вывод биоаналога на рынок. Кроме того, многие из этих затрат, вероятно, уже отражены в расчетных затратах на API, которые основаны на завершенных продажах и/или ценовых котировках. Исключив затраты на выплату прибыли стороннему производителю АФИ, собственное производство АФИ или внутренние, а не международные закупки, скорее всего, снизят затраты и приведут к снижению цен или предоставят производителям более высокую прибыль, чем цены, оцененные в настоящем документе. анализ. Точно так же предполагаемая стоимость рецептуры «консервативной» формулы основана на ценах реализации готовой продукции в ампулах, которые также включают капитальные затраты, затраты на контроль качества и операционные расходы.
Однако мы включили консервативное предположение об общих затратах на вывод биоаналога на рынок. Кроме того, многие из этих затрат, вероятно, уже отражены в расчетных затратах на API, которые основаны на завершенных продажах и/или ценовых котировках. Исключив затраты на выплату прибыли стороннему производителю АФИ, собственное производство АФИ или внутренние, а не международные закупки, скорее всего, снизят затраты и приведут к снижению цен или предоставят производителям более высокую прибыль, чем цены, оцененные в настоящем документе. анализ. Точно так же предполагаемая стоимость рецептуры «консервативной» формулы основана на ценах реализации готовой продукции в ампулах, которые также включают капитальные затраты, затраты на контроль качества и операционные расходы.
Наши ориентировочные цены предполагают покупку непосредственно у производителя, включая наценку на транспортные расходы. Окончательные цены для пациентов или систем здравоохранения могут включать дополнительные наценки, добавляемые в ходе цепочки поставок. 1 Эти наценки будут различаться в зависимости от страны, поскольку они могут зависеть от местных переговоров, правил и других факторов. В некоторых случаях эти дополнительные наценки могут быть очень большими. Мы не включили оценки этих надбавок, помимо разницы в тарифах на импорт и транспорт, поскольку наши оценки (и сравнения с текущими ценами) сделаны с точки зрения государственных закупок. Высокие наценки в цепочке поставок, где они существуют, будут приоритетной целью мер по сдерживанию затрат.
1 Эти наценки будут различаться в зависимости от страны, поскольку они могут зависеть от местных переговоров, правил и других факторов. В некоторых случаях эти дополнительные наценки могут быть очень большими. Мы не включили оценки этих надбавок, помимо разницы в тарифах на импорт и транспорт, поскольку наши оценки (и сравнения с текущими ценами) сделаны с точки зрения государственных закупок. Высокие наценки в цепочке поставок, где они существуют, будут приоритетной целью мер по сдерживанию затрат.
Мы оценили устойчивые цены на 10-миллилитровую форму в ампулах и не оценили цены на шприц-ручки или картриджи. Это ограничивает возможность сравнения оценочных цен с текущими самыми низкими ценами, указанными в исследовании ACCISS, поскольку цифры в исследовании ACCISS представлены для инсулинов в любой лекарственной форме4 (рис. 2). Наш анализ в первую очередь сосредоточен на странах с ограниченными ресурсами, где большинство инсулинов изготавливается во флаконах.4 Дополнительные затраты на производство других лекарственных форм, таких как ручки для самоинъекций, могут стать предметом будущей работы.
Заключение
При наличии надежного конкурентного рынка биоаналогов возможно рентабельное производство биоаналогов инсулина по цене 72 доллара США в год или меньше для человеческого инсулина и 133 доллара США в год или меньше для аналогов инсулина. Для того чтобы это произошло, на рынок, скорее всего, потребуется выйти нескольким конкурентам. Затраты на производство являются лишь одним элементом, и, как и в случае с ВИЧ/СПИДом, важным шагом будет политическое признание того, что диабет может выиграть от крупных международных планов расширения лечения, а также от нормативной координации и формирования рынка. Преквалификация ВОЗ биосимилярных инсулинов, если и когда она будет проведена, вероятно, значительно подстегнет глобальную конкуренцию, но компании должны быть уверены, что производимый ими инсулин будет куплен. Можно предположить, что в мире будет закуплено больше инсулина, если биоаналоги станут доступны по ориентировочным ценам, что расширит рынок.
Благодарности
Мы благодарим д-ра Дэвида Берана и д-ра Маргарет Юэн за их поддержку и вдумчивые комментарии к проектам рукописи.
Каталожные номера
- 1.↵
- Беран Д ,
- Юэн М ,
- Лэнг Р.
, 2015 г. Доступ к инсулину – текущие проблемы и ограничения. http://apps.who.int/medicinedocs/documents/s22269en/s22269en.pdf (по состоянию на 27 июля 2017 г.).
- 2.↵
- ACCISS/HAI
, 2015 г. Несправедливость и неэффективность на мировом рынке инсулина [статья онлайн]. http://haiweb.org/wp-content/uploads/2015/11/ACCISS-Fact-Sheet-1-Inequalities-in-Insulin-Market.pdf (по состоянию на 17 июня 2017 г.).
- 3.↵
- Башен Н.А. ,
- Башен М.Н. ,
- Шейх А , и другие
. Клеточные фабрики по производству инсулина. Microb Cell Fact 2014;13:141.doi:10.1186/s12934-014-0141-0
- 4.↵
- Юэн М ,
- Беран Д ,
- Йоссе Х-Джей
, 2016.
 Профиль цен на инсулин [статья онлайн]. http://haiweb.org/wp-content/uploads/2016/04/ACCISS-Prices-report_FINAL-1.pdf (по состоянию на 27 июля 2017 г.).
Профиль цен на инсулин [статья онлайн]. http://haiweb.org/wp-content/uploads/2016/04/ACCISS-Prices-report_FINAL-1.pdf (по состоянию на 27 июля 2017 г.). - 5.↵
- Виртц виджей ,
- Хогерцайл ХВ ,
- Серый АЛ , и другие
. Основные лекарства для всеобщего охвата услугами здравоохранения. Lancet 2017;389:403–76.doi:10.1016/S0140-6736(16)31599-9
- 6.↵
- Грин Дж.А. ,
- Риггс КР
. Почему нет универсального инсулина? Исторические истоки современной проблемы. N Engl J Med 2015;372:1171–5.doi:10.1056/NEJMms1411398
- 7.↵
- Хайнеманн Л.
. Биоаналог инсулина и стоимость. J Diabetes Sci Technol 2016;10:457–62.doi:10.1177/1932296815605337
- 8.
 ↵
↵- Холм А ,
- Симмонс Б. ,
- Готэм Д , и другие
. Быстрое снижение цен на дженерики софосбувира и даклатасвира для лечения гепатита С. J Virus Erad 2016;2:28–31.
- 9.↵
- Готэм Д ,
- Фортунак Дж. ,
- Позняк А , и другие
. Ориентировочные цены на дженерики для новых методов лечения лекарственно-устойчивого туберкулеза. J Antimicrob Chemother 2017;72:dkw522–52.doi:10.1093/jac/dkw522
- 10.↵
- Холм А ,
- Барбер М ,
- Готэм Д
. Непатентованные препараты для лечения ВИЧ, ВГВ, ВГС и туберкулеза можно производить в массовом порядке по цене менее 90 долларов на пациента. J Int AIDS Soc 2017;20 (Приложение 5).
- 11.
 ↵
↵- Виртц виджей
, 2016 г. Профиль рынка инсулина [статья онлайн]. http://haiweb.org/wp-content/uploads/2016/04/ACCISS_Insulin-Market-Profile_FINAL.pdf (по состоянию на 27 июля 2017 г.).
- 12.↵
- ЮНИТЭЙД
. 2014. Технология препаратов для лечения ВИЧ и рыночная среда. 1-е издание. http://unitaid.org/images/marketdynamics/publications/HIV-Meds-Landscape-March3014.pdf (по состоянию на 30 июня 2018 г.).
- 13.↵
- Сандоу Дж. ,
- Ландграф В ,
- Беккер Р. , и другие
. Эквивалентные рекомбинантные препараты человеческого инсулина и их место в терапии. Eur Endocrinol 2015;11:10.doi:10.17925/EE.2015.11.01.10
- 14.↵
- Шанс RE ,
- Глейзер Н.Б. ,
- Вишнер КЛ
.
 Процесс производства инсулина лизпро. В:
Уолш Г.
,
Мерфи Б.
, Биофармацевтика, промышленная перспектива. Дордрехт, 1999: 156–159.
Процесс производства инсулина лизпро. В:
Уолш Г.
,
Мерфи Б.
, Биофармацевтика, промышленная перспектива. Дордрехт, 1999: 156–159. - 15.↵
- Шринивас С ,
- Кришнайя С.М. ,
- Говиндаппа Н. , и другие
. Повышение продукции рекомбинантного двухцепочечного инсулина гларгина за счет сверхэкспрессии протеазы Kex2 в Pichia pastoris. Appl Microbiol Biotechnol 2015;99:327–36.doi:10.1007/s00253-014-6052-5
- 16.↵
- Циммерман RE ,
- Стокелл диджей ,
- член парламента Акерс
. Композиции проинсулина аспарта и способы получения из них аналогов инсулина аспарта [патент], 2012.
- 17.↵
- Европейское агентство по лекарственным средствам
. 2017. Апидра, МНН-инсулин глулизин [статья онлайн].
 http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Scientific_Discussion/human/000557/WC500025246.pdf (по состоянию на 28 июля 2017 г.).
http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Scientific_Discussion/human/000557/WC500025246.pdf (по состоянию на 28 июля 2017 г.). - 18.↵
- Европейское агентство по лекарственным средствам
. 2017. Tresiba: EPAR – отчет об общественной оценке [статья онлайн]. http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Public_assessment_report/human/002498/WC500139010.pdf (по состоянию на 28 июля 2017 г.).
- 19.↵
- Эдупуганти BR ,
- Джагирдар Х ,
- Кумар М
. Процессы рефолдинга инсулина [патент], 2011.
- 20.↵
- Коулман член парламента ,
- Ортигоса АД ,
- Сливи МС
. Способ очистки инсулина и его аналогов [патент], 2014.
- 21.↵
- Мораис В ,
- Массальди Х
.
 Экономическая оценка производства противоядия от змей в государственной системе. J Venom Anim Toxins Incl Trop Dis 2006;12:497–511.doi:10.1590/S1678-91992006000300012
Экономическая оценка производства противоядия от змей в государственной системе. J Venom Anim Toxins Incl Trop Dis 2006;12:497–511.doi:10.1590/S1678-91992006000300012 - 22.↵
- Лаустен А.Х. ,
- Йохансен К.Х. ,
- Энгмарк М , и другие
. Рекомбинантные противоядия от укусов змей: конкурентоспособное по цене решение забытой тропической болезни? PLoS Negl Trop Dis 2017;11:e0005361.doi:10.1371/journal.pntd.0005361
- 23.↵
- Клендинен С ,
- Чжан И ,
- Уорбертон Р.Н. , и другие
. Затраты на производство вакцин против ВПЧ для развивающихся стран. Вакцина 2016;34:5984–9.doi:10.1016/j.vaccine.2016.09.042
- 24.↵
- Национальное агентство по ценообразованию в фармацевтической отрасли
.
 2017.С.О. 3013(E) [статья онлайн]. http://www.nppaindia.nic.in/norms/press27dec12/so3013e-27-12-12.html (по состоянию на 27 июля 2017 г.).
2017.С.О. 3013(E) [статья онлайн]. http://www.nppaindia.nic.in/norms/press27dec12/so3013e-27-12-12.html (по состоянию на 27 июля 2017 г.). - 25.↵
- Отчет Федеральной торговой комиссии
. 2009. Новые проблемы здравоохранения: продолжение конкуренции биологических препаратов. https://www.ftc.gov/reports/emerging-health-care-issues-follow-biologic-drug-competition-federal-trade-commission-report (по состоянию на 28 февраля 2018 г.).
- 26.↵
- Бургуин А.Ф.
. 2011. Что вам нужно знать о последующем рынке биологических препаратов в США: последствия, стратегии и влияние. Томсон Рейтер. http://www.aff.cz/wp-content/uploads/2011/05/White-paper-on-bios-Reuters.pdf (по состоянию на 28 февраля 2018 г.).
- 27.↵
- Институт медицинской информатики IMS
, 2014.
 Понимание фармацевтической цепочки создания стоимости. https://www.imshealth.com/files/web/IMSHInstitute/HealthcareBriefs/Understanding_Pharmaceutical_Value_Chain.pdf. (по состоянию на 27 июля 2017 г.).
Понимание фармацевтической цепочки создания стоимости. https://www.imshealth.com/files/web/IMSHInstitute/HealthcareBriefs/Understanding_Pharmaceutical_Value_Chain.pdf. (по состоянию на 27 июля 2017 г.). - 28.↵
- Европейское агентство по лекарственным средствам
. 2017. Левемир, МНН-инсулин детемир. Научная дискуссия [статья онлайн]. http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Scientific_Discussion/human/000528/WC500036658.pdf (по состоянию на 28 июля 2017 г.).
- 29.↵
- Британский национальный формуляр
, 2018 г. Доступно по адресу: https://bnf.nice.org.uk/
- 30.↵
- Национальный центр закупок (CCST)
, 2018. Инструмент поиска по фармацевтическому каталогу. Доступно по адресу: https://www.va.gov/nac/Pharma/List
- 31.
 ↵
↵- Келли Б.
. Индустриализация технологии производства mAb: биотехнологическая промышленность на перепутье. MAbs 2009;1:443–52.doi:10.4161/mabs.1.5.9448
- 32.↵
- Глобальный фонд
. 2015.34-е заседание правления: стратегия формирования рынка. https://www.theglobalfund.org/media/4200/bm34_17-annex1marketshapingstrategy_paper_en.pdf (по состоянию на 28 февраля 2018 г.).
- 33.↵
- ЮНЭЙДС
. 2017. Информационный бюллетень: последние статистические данные о состоянии эпидемии СПИДа [статья онлайн] http://www.unaids.org/sites/default/files/media_asset/UNAIDS_FactSheet_en.pdf (по состоянию на 24 июля 2017 г.).
- 34.↵
- Врачи без границ
. 2016. Распутывая паутину снижения цен на антиретровирусные препараты, 18-е издание [статья онлайн].
 https://www.msfaccess.org/sites/default/files/HIV_report_Untangling-the-web-18thed_ENG_2016.pdf. (по состоянию на 27 июля 2017 г.).
https://www.msfaccess.org/sites/default/files/HIV_report_Untangling-the-web-18thed_ENG_2016.pdf. (по состоянию на 27 июля 2017 г.). - 35.↵
- Clinton Health Access Initiative
. 2015. Отчет о рынке АРВ-препаратов: Состояние рынка антиретровирусных препаратов в странах с низким и средним уровнем дохода, 2014–2019 гг.. http://www.clintonhealthaccess.org/content/uploads/2015/11/CHAI-ARV-Market-Report-2015_FINAL.pdf. (по состоянию на 27 июля 2017 г.).
- 36.↵
- Луо Дж. ,
- Кессельхайм АС
. Эволюция патентов на инсулин и исключительных прав на рынке в США. Lancet Diabetes Endocrinol 2015;3:835–7.doi:10.1016/S2213-8587(15)00364-2
- 37.↵
- Каплан, Вашингтон ,
- БИЛЛ РФ
. Глобальная экосистема интеллектуальной собственности на инсулин и его значение для общественного здравоохранения: обсервационное исследование.
 J Pharm Policy Pract 2017;10:3.doi:10.1186/s40545-016-0072-8
J Pharm Policy Pract 2017;10:3.doi:10.1186/s40545-016-0072-8 - 38.↵
- Ротенштейн Л.С. ,
- Ран Н ,
- дрожь JP , и другие
. Возможности и проблемы для биоаналогов: что ждет мировой рынок инсулина? Клинический диабет 2012; 30:138–50.doi:10.2337/диаклин.30.4.138
- 39.↵
- Чопра Р. ,
- Лопес Г.
. Улучшение доступа к лечению рака: роль биоаналогов. J Glob Oncol 2017;3:596–610.doi:10.1200/JGO.2016.008607
- 40.↵
- Беран Д ,
- Хирш ИБ ,
- Юдкин Ю.С.
. Почему мы не решаем вопрос доступа к инсулину? Национальная и глобальная перспектива. Diabetes Care 2018;41:1125–31.doi:10.2337/dc17-2123
- 41.
 ↵
↵- Хайнеманн Л. ,
- Хатами Х ,
- Маккиннон Р. , и другие
. Обзор текущих нормативных требований для утверждения биоаналогов инсулина. Diabetes Technol Ther 2015;17:510–26.doi:10.1089/dia.2014.0362
- 42.↵
- Кульманн М. ,
- Шмидт А
. Производство и производство биоподобных инсулинов: последствия для пациентов, врачей и систем здравоохранения. Биоаналоги 2014;4:45–58.doi:10.2147/BS.S36043
- 43.↵
- Всемирная организация здравоохранения
. 2017. ВОЗ начнет пилотную предварительную квалификацию биоаналогов для лечения рака [статья онлайн]. http://www.who.int/mediacentre/news/releases/2017/pilot-prequalification-biosimilars/en/ (по состоянию на 11 июня 2017 г.).
Сноски
Ответственный редактор Никола Фостер
Авторы DG разработали исследование.
 DG и MJB собрали и проанализировали данные и составили рукопись. AH представил критический анализ рукописи.
DG и MJB собрали и проанализировали данные и составили рукопись. AH представил критический анализ рукописи.Финансирование Этот анализ был профинансирован исследованием ACCISS, которое финансируется Благотворительным фондом Леоны М. и Гарри Б. Хелмсли и Stichting ICF.
Отказ от ответственности Спонсор не участвовал в проведении исследования или принятии решения о его подаче. Представители исследования ACCISS предоставили комментарии к рукописи, но не приняли окончательного решения о подаче ее на публикацию. Анализ в этой статье проводится исключительно авторами и не обязательно отражает точку зрения благотворительного фонда Helmsley Charitable Trust или Stichting ICF. Все ссылки и выводы предназначены для образовательных и информационных целей и не являются одобрением или рекомендацией со стороны благотворительного фонда Helmsley или Stichting ICF.
Конкурирующие интересы Не заявлено.
Согласие пациента Не требуется.

Происхождение и рецензирование Не введен в эксплуатацию; рецензируется внешними экспертами.
Заявление о совместном использовании данных Дополнительные данные можно получить у соответствующего автора.
Прочитать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Для личных счетов ИЛИ менеджеров корпоративных счетов
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
‘Мой инсулин испортился?’
Поделиться на PinterestМы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
«Мой инсулин все еще в порядке?»
Я задавал себе этот вопрос так много раз за три десятилетия моего диабета 1 типа, когда я замечаю, что независимо от того, сколько я дозирую, это не снижает уровень сахара в крови. Когда мне кажется, что я просто ввожу воду.
Когда мне кажется, что я просто ввожу воду.
Иногда я неделями оставлял ампулы с инсулином вне холодильника, или их доставляли в жаркий летний день, и я часами простоял на крыльце, пока я был на работе — без соответствующих пакетов со льдом (и несмотря на то, что посылка должна была быть доставлена в мой офис).
Или были случаи, когда в аптеке фармацевт не мог найти мой инсулин в холодильнике, а обнаруживал, что он хранится при комнатной температуре в течение неизвестного периода времени. Может ли это быть виновником?
Эта частая неуверенность в качестве инсулина пугает тех из нас, кто полагается на это лекарство, чтобы выжить. Мы тратим возмутительные суммы денег на инсулин, отпускаемый по рецепту, и мы верим, что с этими лекарствами, одобренными Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), обращаются должным образом, когда они доставляются в местную аптеку или доставляются к нам через поставщика по почте.
Новое исследование, опубликованное в апреле, дает некоторую уверенность в том, что инсулин, продаваемый в аптеках США, на самом деле соответствует требуемым стандартам безопасности и эффективности, когда он поступает к людям с диабетом, таким как мы. Этот вывод противоречит более раннему спорному исследованию, которое вызвало сомнения и указало на проблемы с цепочкой поставок, негативно влияющие на качество инсулина.
Этот вывод противоречит более раннему спорному исследованию, которое вызвало сомнения и указало на проблемы с цепочкой поставок, негативно влияющие на качество инсулина.
«В такое беспрецедентное время как никогда важно, чтобы люди с СД1 чувствовали себя в безопасности. Это исследование подтверждает нашу уверенность в безопасности и эффективности продуктов инсулина», — сказал д-р Аарон Ковальски, президент и главный исполнительный директор JDRF, который сам живет с диабетом 1 типа.
В октябре 2018 года трио JDRF, Американской диабетической ассоциации (ADA) и Благотворительного фонда Хелмсли объявили о совместном финансировании нового исследования по анализу инсулина, приобретаемого в аптеках. Команда Университета Флориды провела это годичное исследование под руководством доктора Тимоти Гарретта. Они изучили девять составов инсулина с разным временем действия в пяти регионах США, используя различные методы тестирования активности.
Опубликованное в журнале ADA Diabetes Care исследование показало, что инсулин, приобретенный в аптеках США, соответствует маркировке продукта и имеет требуемый уровень консистенции и активного инсулина в купленных флаконах.
Статья, опубликованная в конце апреля 2020 года, подробно описывает исследование и указывает, что девять различных составов включали краткосрочный, быстродействующий и долгосрочный аналоговый и человеческий инсулин. Инсулин был как во флаконах, так и в ручках и поступал из четырех аптечных/продуктовых розничных сетей в пяти регионах США. Всего в исследование было включено 174 образца.
В соответствии с маркировкой, требуемой FDA, и установленными стандартами Фармакопеи США флаконы с инсулином и картриджи-ручки должны содержать 100 единиц на мл (+/- 5 ЕД/мл). Это исследование показало, что весь приобретенный инсулин соответствует этому требованию.
Авторы исследования пришли к выводу, что их работа «представляет собой важный независимый анализ, направленный на выявление потенциальных сбоев в цепочке поставок холода, исходящих из географического региона и/или аптеки, которые могут повлиять на качество и надежность продуктов инсулина в момент доставки». покупки пациентов в США».
«Мы считаем, что наше исследование на данный момент дает утвердительный ответ на вопрос о жизнеспособности поставок инсулина в США в розничных аптеках», — говорится в нем.
Исследователи также отметили, что это один год исследования, и он будет расширен во время второй фазы исследования, измеряя любые потенциальные сезонные изменения зарегистрированной активности инсулина.
Это исследование является прямым ответом на более раннее исследование, проведенное в конце 2017 года, которое было встречено критикой со стороны научного сообщества, но вызвало обеспокоенность в сообществе пациентов с диабетом по поводу безопасности инсулина.
В этом исследовании, опубликованном 21 декабря 2017 года, рассматривались более старые марки инсулина, R и NPH (произведенные Lilly и Novo Nordisk), как предшественники аналоговых инсулинов, дебютировавших в конце 90-х годов.
В число экспертов, руководивших этим исследованием, входили д-р Алан Картер из некоммерческой исследовательской группы MRI Global и профессор фармации Университета Миссури в Канзас-Сити, а также д-р Лутц Хайнеманн, эксперт из Сан-Диего по инсулину и появление биоаналогов.
Исследователи случайным образом взяли 18 ампул инсулина и хранили их в исследовательской лаборатории при соответствующих температурах, пока не обнаружили, что концентрации были недостаточными. FDA требует, чтобы флаконы и картриджи с инсулином содержали 95 ЕД/мл инсулина, когда они рассылаются производителем. Регуляторы также требуют надлежащего обращения и температуры для поддержания качества.
Но когда Картер и его команда изучили купленный ими инсулин, концентрация во флаконах колебалась от 13,9 до 94,2 ЕД/мл при среднем значении 40,2 ЕД/мл. Ни один флакон не соответствовал минимальному стандарту, требуемому FDA, 95 ЕД/мл. Вот ссылка на полный документ.
«Суть в том, что мы обязаны тем, у кого диабет, приложить все усилия, чтобы найти как можно больше ответов», — сказал доктор Картер DiabetesMine вскоре после публикации своего исследования. «Предполагать, что инсулин всегда хорош, — это хорошо, пока это не…»
Картер говорит, что цепочка поставок может повлиять на качество инсулина, что может повлиять на контроль уровня глюкозы.
Что касается того, как они достигли этих результатов исследования, Картер говорит, что они были «получены с использованием новых технологий, которые очень точны и использовались для обнаружения интактного инсулина в плазме, но не были подтверждены каким-либо регулирующим органом для измерения концентраций интактного инсулина во флаконах. или ручки. Необходима дополнительная работа, чтобы изучить причины, по которым интактный инсулин был обнаружен на заявленных уровнях… с использованием этого подхода. Возможно, другой способ может быть лучше, и его еще нужно определить».
В последующие годы исследователи работали с Обществом диабетических технологий, чтобы копнуть глубже, особенно с более современными инсулинами, которые существуют сегодня на рынке. Это включало организацию группы экспертов по диабету, пациентов, представителей государственных органов и производителей инсулина для обсуждения проблемы и более полного изучения цепочки поставок инсулина.
Удивительно, но ADA отреагировала на это первоначальное исследование 2017 года, опубликовав заявление, которое фактически отвергло результаты и, по сути, подразумевало: «Поверьте нам, это не проблема».
ADA специально указала на чрезвычайно малый размер выборки и использованную методологию, указав, что она (ADA) консультировалась с «клиническими и биохимическими экспертами» и обнаружила, что результаты несовместимы с их собственными выводами и примерами из реальной жизни.
Кроме того, ADA отметило, что оно консультировалось с производителями инсулина и не видело оснований подозревать их в какой-либо ошибке на основе процедур контроля качества, предписанных FDA.
«Основываясь на этих выводах, у нас нет оснований полагать, что результаты исследования Картера и др. отражают фактическую эффективность человеческого инсулина, широко доступного в розничных аптеках в Соединенных Штатах», — написал в то время их главный врач. . «Мы настоятельно рекомендуем пациентам обсуждать со своими врачами и фармацевтами любые проблемы, связанные с планом лечения инсулином или диабетом».
Это взъерошило перья, особенно среди тех, кто считает, что принятие ADA финансирования Pharma повлияло на то, что оно сказало и сделало.
Конечно, как мы, пациенты, знаем, никто не может отрицать, что иногда инсулин портится. Если и когда это произойдет, мы должны быть в курсе:
Аптеки: Не все из них имеют общую политику в отношении того, какие лекарства подлежат возврату, будь то местная аптека или компания, занимающаяся доставкой по почте. Вам нужно будет изучить их правила возврата/возврата, которые часто можно найти в Интернете. Если вы попытаетесь вернуть инсулин, в аптеке могут возразить, но вы сможете дать отпор. Ваш врач может связаться с аптекой, чтобы подтвердить, что ваша партия инсулина неэффективна.
Производители инсулина: У них есть программы устранения неполадок, и они довольно хорошо заменяют потенциально плохой инсулин. Например, каждый из трех крупных производителей инсулина — Eli Lilly, Novo Nordisk, Sanofi — предлагает информацию о некачественном инсулине.
Регулирующие органы: Да, FDA также регулирует цепочку поставок от производителя к поставщику, по которому они проходят, прежде чем попасть в руки пациентов. В агентстве есть целое подразделение по обеспечению целостности цепочки поставок лекарств, где пациенты могут ознакомиться со всеми законами и требованиями, а также сообщить о подозрениях на проблемы. Существует также онлайн-система отчетности MedWatch.
В агентстве есть целое подразделение по обеспечению целостности цепочки поставок лекарств, где пациенты могут ознакомиться со всеми законами и требованиями, а также сообщить о подозрениях на проблемы. Существует также онлайн-система отчетности MedWatch.
В идеальном мире высокие цены, которые мы вынуждены платить за инсулин, гарантировали бы, что то, что мы получаем, всегда соответствует номиналу. Но иногда что-то идет не так, будь то на производстве или во время транспортировки.
Мы рады видеть три ведущих диабетических организации, инвестирующих в исследования по этой теме, чтобы, наконец, появилась точная научная база для выявления и решения любых систематических проблем, вызывающих снижение уровня инсулина до того, как он дойдет до людей, которые в нем нуждаются. выжить.
Майк Хоскинс — главный редактор DiabetesMine. У него был диагностирован диабет 1 типа в возрасте пяти лет в 1984 году, и его маме также был поставлен диагноз СД1 в том же молодом возрасте. Он писал для различных ежедневных, еженедельных и специализированных изданий, прежде чем присоединиться к DiabetesMine. Майк живет в юго-восточном Мичигане со своей женой Сьюзи и их черной лабораторией Райли.
Он писал для различных ежедневных, еженедельных и специализированных изданий, прежде чем присоединиться к DiabetesMine. Майк живет в юго-восточном Мичигане со своей женой Сьюзи и их черной лабораторией Райли.
Автоматическая проверка инсулиновых шприц-ручек
Меню
Надежное обнаружение ошибок сборки, обеспечение качества
Автоматизация повышает эффективность и безопасность пациентов
Insulin Pen Inspection
Свяжитесь с нами
Заболеваемость диабетом во всем мире постоянно растет. Инсулиновые шприц-ручки позволяют пациентам самостоятельно управлять терапией. В процессе производства полная проверка сборки шприц-ручки необходима для обеспечения высокой степени безопасности пациента.
С VITRONIC вы проверяете правильность выполнения каждого этапа сборки. Это делается непосредственно после каждого шага, так что вы можете обнаружить любые дефекты, связанные с терапией, которые больше не будут видны в окончательно собранном изделии.
При проверке инсулиновых шприц-ручек важно выявлять ошибки сборки до окончательной сборки и как можно раньше исключать дефектные группы компонентов из производства. Из-за высокой скорости цикла автоматизированный визуальный контроль (AVI) является единственным вариантом для 100% контроля.
Решения VITRONIC также разработаны таким образом, что даже при многолинейной сборке возможен полный контроль при минимальных затратах на аппаратное обеспечение видеостанций. Вы также получаете выгоду от модульного подхода к охвату инспекции. Проверка может выполняться после каждого этапа сборки в процессе или после сборки группы компонентов.
- 100% проверка даже на макс. время цикла
Как производитель инсулиновых шприц-ручек, безопасность пациентов является вашим главным приоритетом. Вот почему вы должны гарантировать функциональность и безопасность эксплуатации каждой ручки. Продукты должны быть безупречными и готовыми к употреблению. Всесторонняя проверка гарантирует отсутствие отклонений в сборке пера или геометрии компонентов.
Продукты должны быть безупречными и готовыми к употреблению. Всесторонняя проверка гарантирует отсутствие отклонений в сборке пера или геометрии компонентов.
Другими словами, 100% обнаружение дефектов оптимизирует безопасность продукта, способствуя тем самым максимальной безопасности пациентов.
Наши решения для контроля разработаны в соответствии с принципами GAMP®.
Квалификационный пакет позволяет значительно упростить и ускорить процесс квалификации. По запросу вы можете рассчитывать на наличие квалификационной документации в соответствии с нормативными актами, требующими внешнего аудита со стороны органов власти (например, FDA). Таким образом, встроенный контрольный журнал и администрирование пользователей полностью соответствуют 21 CFR, часть 11.
Вы можете легко интегрировать систему VINSPEC HEALTHCARE AVI для инсулиновых шприц-ручек в свою сборочную линию. В решении используется идеально скоординированное аппаратное и программное обеспечение, а также адаптированная конструкция датчика. Интеллектуальные алгоритмы программного обеспечения VITRONIC специально адаптированы для удовлетворения требований каждой задачи контроля благодаря простым в использовании параметрам. Это оптимизирует эффективность проверки.
Интеллектуальные алгоритмы программного обеспечения VITRONIC специально адаптированы для удовлетворения требований каждой задачи контроля благодаря простым в использовании параметрам. Это оптимизирует эффективность проверки.
Экономичная и надежная проверка инсулиновых шприц-ручек с помощью VITRONIC
Коротко
- Исключительная безопасность пациента
- Высокая эффективность
- Соответствие нормативам
- 0 Модульный подход 9
Связаться с нами
Для вывоза и передачи
Брошюра VINSPEC HEALTHCARE для инсулиновых шприц-ручек
- Größe
- 0.37mb
- Тип
- ПДФ
Датей херунтерладен Датей Тейлен
Брошюра VINSPEC HEALTHCARE—Inline Pharmaceutical/Medical Device Inspection
- Größe
- 0.

