13.7. Патогенные вибрионы
13.7.1.1. Классификация и общая характеристика семейства Vibrionaceae
В настоящее время семейство Vibrionaceae включает 8 родов бактерий. Основные патогенные представители относятся к роду Vibrio
Ведущую роль в патологии человека играет возбудитель холеры V. сholerae.
V. рarahaemolyticus является причиной диарейных инфекций, V. vulnificus иногда способен вызывать раневую инфекцию и септицемию.
По морфологии возбудители представляют собой изогнутые подвижные палочки размерами 2-4 мкм. Спор не образуют.
Вибрионы распространены повсеместно: обитают в морской и пресной воде, часто колонизируют организмы водных животных (амфибий, ракообразных, рыб и др.)
Температурный
оптимум для многих видов 37°С
(некоторые возбудители, обитающие в
морской воде, лучше размножаются при
температуре 25°С
и ниже).
При культивировании вибрионов в среду вносят 2-3% раствор NaCl (галотолерантные микроорганизмы).
Данные бактерии – хемоорганотрофы с окислительным и бродильным типом метаболизма.
Ферментируют глюкозу и другие углеводы с образованием кислоты, иногда газа. Оксидазоположительны.
13.7.1.2. Возбудители холеры
Заболевание известно с древних времен. До 1817 г. холера вызывала эпидемии в странах Юго-Восточной Азии (в районах рек Ганга и Брахмапутры). С 1817 г. по 1926 г. наблюдалось распространение болезни за пределы эпидемических очагов с развитием пандемий почти на всех континентах.
В 1883 г. Р. Кох открыл возбудителя холеры – классический холерный вибрион. В 1906 г. Ф. Готшлихт на карантинной станции Эль-Тор выделил еще один биовар возбудителя –

В 1961 г. развилась 7 пандемия холеры с преобладанием вибриона Эль-Тор. В начале 1993 г. появились данные о вспышках холеры в Юго-Восточной Азии, вызванных вибрионами неизвестной ранее серогруппы О139 (Бенгал). Считается, что этот вариант становится возбудителем 8 пандемии холеры, хотя вибрион Эль-Тор также продолжает выделяться от больных. В частности, он стал причиной эпидемии холеры на Гаити в 2010 г.
Морфология
Холерные вибрионы представляют собой изогнутые палочки размерами 2-4 мкм, имеют один или два полярных жгутика. Вибрионы весьма подвижны.
Спор не имеют. Продуцируют экзополисахарид, который участвует в формировании микробной биопленки. Представители серогруппы О139 образуют капсулу.
Бактерии
обладают полиморфизмом. Типичный
возбудитель в форме «запятой» обычно
наблюдают в образцах клинического
материала. В мазках из колоний преобладают
палочковидные возбудители.
Хорошо окрашиваются многими анилиновыми красителями, грамотрицательны.
Культуральные свойства
Растут на простых питательных средах в температурном диапазоне 16-40°С, оптимум – 37°С, селективными являются щелочные среды с рН 7,6-9,0.
На жидких средах вызывает помутнение и образование нежной голубоватой пленки на поверхности. На 1% щелочной пептонной воде (рН 8,8-9,0) растут быстро, помутнение и пленка появляется через 6-8 часов.
На твердых средах (щелочной агар) образуют мелкие, прозрачные, с ровными краями, голубоватые в проходящем свете колонии.
На
агаре с тиосульфатом, цитратом, солями
жёлчных кислот, сахарозой и индикатором
бромтимоловым синим (ТЦБС-агар)
образуют желтые колонии на фоне
голубовато-серой среды. На среде
Монсура (щелочной
таурохолат-теллурит-желатиновый агар)
растут в виде серо-черных колоний.
Биохимические свойства
Факультативный анаэробы с более выраженными аэробными свойствами.
Холерные вибрионы биохимически весьма активны. Ферментируют с образованием кислоты глюкозу, сахарозу, мальтозу, маннозу, маннит, крахмал, не разлагают лактозу. По отношению к трем углеводам – маннозе, сахарозе и арабинозе – все вибрионы разделяют на 6 групп по Хейбергу.
Холерные вибрионы разлагают маннозу и сахарозу, не разлагают арабинозу и принадлежат к 1 группе Хейберга.
Проявляют протеолитическую активность: разжижают желатину в виде воронки, гидролизуют казеин. Обладают плазмокоагулирующим и фибринолитическим действием. Свертывают молоко, разлагают белки до индола и аммиака. Восстанавливают нитраты в нитриты.
На основании биологических различий холерные вибрионы разделяют на 2 биовара:
 Дифференциальные различия
возбудителей холеры представлены в
табл. 13.
Дифференциальные различия
возбудителей холеры представлены в
табл. 13.Таблица 13.
Дифференциальные признаки возбудителей холеры
Признак | V. cholerae классический биовар | V. cholerae, биовар Эль–Тор | Серогруппа О139 |
Гемолиз эритроцитов барана | — | + | — |
Реакция Фогеса-Проскауэра | ± (чаще –) | ± (чаще +) | ± (чаще +) |
Чувствительность к полимиксину В (50ЕД) | + | — | — |
Агглютинация куриных эритроцитов | — | ± (чаще +) | ± (чаще +) |
Чувствительность к классическому монофагу | + | — | — |
Чувствительность к монофагу Эль-Тор | — | + |
Антигенная структура
У
холерных вибрионов есть термостабильный
О-антиген и термолабильный жгутиковый
Н-антиген. Жгутиковый Н-АГ является
общим.
Жгутиковый Н-АГ является
общим.
По структуре О-АГ выделяют до 200 серогрупп. Оба биовара возбудителей холеры относятся к серогруппе О1.
Представители серогруппы О139 не агглютинируются О1-сыворотками. Данный вариант произошел от биовара Эль-Тор.
Его возникновение обусловлено генетическими механизмами. В результате рекомбинации возбудитель приобрел группу генов, кодирующих новый вариант ЛПС клеточной стенки совместно с полисахаридом капсулы.
Значительные изменения в строении поверхностных АГ обеспечили «ускользание» бактерий серогруппы О139 от действия факторов иммунитета, направленных к другим возбудителям холеры.
Другие
вибрионы, которые также не агглютинируются
О1-сывороткой, обозначаются как
НАГ-вибрионы (или неагглютинирующиеся). Они способны вызывать самостоятельные
диарейные заболевания.
Они способны вызывать самостоятельные
диарейные заболевания.
Факторы вирулентности
Возбудитель содержит многочисленные адгезины и факторы колонизации. К ним относятся гемагглютинин и различные виды пилей.
Экзополисахарид вибрионов выполняет защитную функцию и обеспечивает образование биопленки.
Основную роль в патогенезе холеры играет экзотоксин (или холероген) – термолабильный белок, устойчив к действию протеолитических ферментов, разрушается фенолом и формалином. По механизму действия представляет собой энтеротоксин.
Молекула экзотоксина состоит из 2 компонентов (А и В) общей молекулярной массой 84 кД.
Рецепторный
компонент В имеет 5 субъединиц. Он
взаимодействует с GМ1-ганглиозидным
рецептором на энтероцитах и обеспечивает
проникновение в клетку токсического
компонента А. В клетке происходит
восстановление компонента А с образованием
субъединицы А1,
которая катализирует рибозилирование
клеточного G-белка.
В результате активируется аденилатциклаза, и происходит повышение уровня цАМФ в энтероцитах. Это приводит к активной секреции ионов хлора и бикарбонатов, подавлению всасывания ионов натрия, хлора и воды, выходу жидкости и электролитов из железистых клеток в просвет кишечника с развитием тяжелой диареи.
Образование токсина определяется ctx-генами трансдуцирующего CTXφ -бактериофага. Попадание фага CTXφ в холерный вибрион и его интеграция в геном приводят к лизогенной конверсии возбудителя, и вибрион получает способность к синтезу холерного токсина.
Однако успешная трансдукция фага в бактерии возможна только при наличии у вибрионов особых рецепторных пилей. Они способны специфически связывать CTX-фаг, обеспечивая его проникновение в клетку.
Рецепторные
пили кодируются генами отдельного генетического
острова патогенности VPI.
Предполагается, что данный остров
патогенности попадает в холерный вибрион
в результате трансдукции еще одного
специфического фага VPIφ.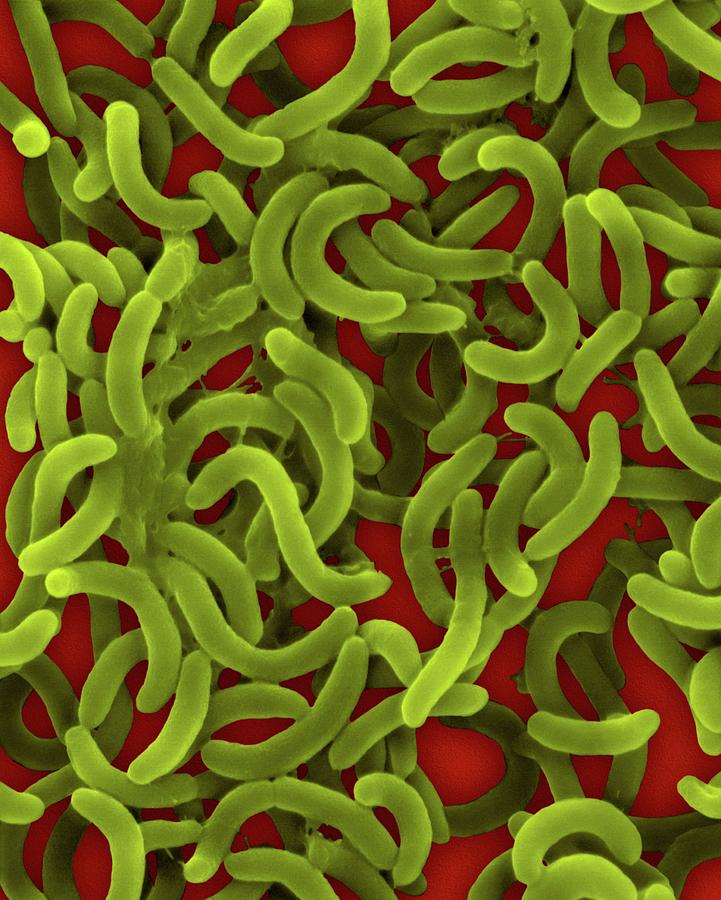
Ферменты агрессии и инвазии гиалуронидаза и нейраминидаза разжижают слизь, облегчают доступ бактерий к эпителию, обеспечивают взаимодействие с микроворсинками.
Полисахарид капсулы бактерий серогруппы О139 защищает от фагоцитоза и предохраняет от действия АТ и комплемента.
Резистентность
Холерные вибрионы устойчивы к низким температурам – во льду жизнеспособны до 1 месяца. В морской воде сохраняются до 1,5-2 месяцев, в речной – до нескольких недель, в почве – до 3 месяцев, в фекалиях – до 3 суток. В вареных продуктах, молоке и молочных продуктах, сырых овощах жизнеспособны 2-5 дней, на фруктах – 1-2 дня.
Вибрионы
обладают слабой резистентностью к
действию повышенной температуры. При
80°С
погибают через 5 мин, при 100°С
– мгновенно. Холерные вибрионы
высокочувствительны к высушиванию,
ультрафиолетовому облучению, хлорсодержащим
препаратам; все вибрионы высокочувствительны
к кислотам.
Патогенез и характеристика заболевания
Возбудитель является нормальным обитателем водной среды в странах Юго-Восточной Азии, особенно в слабосоленых водах эстуариев и дельт рек, теплой прибрежной морской зоне. Он прикрепляется к зоопланктону, образует биопленку, при этом долго сохраняет жизнеспособность.
В благоприятных условиях при совместном обитании между возбудителями происходит горизонтальный перенос различных генов, включая гены патогенности.
Исходно непатогенный холерный возбудитель приобретает вирулентность после нескольких этапов генетической рекомбинации, в основе которой лежит трансдукция бактериофагов.
Первоначально
он приобретает способность к синтезу
пилей – специфических рецепторов к
CTXφ-бактериофагу.
После этого происходит трансдукция
CTXφ-фага,
содержащего гены экзотоксина-холерогена.
После встраивания фага в геном возбудитель
холеры становится высоковирулентным.
Холера – это острое антропонозное особо опасное инфекционное заболевание, протекающее с глубокой дегидратацией и деминерализацией (потерей воды и солей) в результате диареи и рвоты.
Болезнь по-прежнему представляет собой серьезную эпидемиологическую угрозу, особенно для развивающихся стран. Во время эпидемии 2010-2011 г.г. после землетрясения на Гаити и в сопредельных странах заболело более 250 тыс. человек, из них более 4500 умерло. Летальность составила около 2%. При этом среди госпитализированных больных с тяжелым течением заболевания летальность может быть существенно выше.
Отдельные случаи заболевания регистрируются на территории СНГ (вспышка на Украине 2011 г.)
Резервуар и источники инфекции – больные и бактерионосители.
Основной механизм
заражения – фекально-оральный,
который реализуется водным, алиментарным
и контактно-бытовым путями. Определенную
роль играют мухи, способные переносить
возбудителя с испражнений на пищевые
продукты.
Определенную
роль играют мухи, способные переносить
возбудителя с испражнений на пищевые
продукты.
Ведущим путем передачи, приводящим к эпидемиям, является водный. Заражение происходит как при питье инфицированной воды, так и при использовании ее для мытья овощей, фруктов и во время купания. Недостаточная термическая обработка продуктов приводит к заражению. Как и при других кишечных инфекциях, заболеваемость холерой увеличивается в летне-осенний период.
Инфицирующая доза для возбудителя холеры биовара Эль-Тор при заражении через воду высока – 106-1010 микробных клеток. Однако при алиментарном заражении, особенно для лиц с пониженной кислотностью желудочного сока, с анацидными гастритами доза возбудителя существенно ниже – 102-104 бактерий.
Попадающие
через рот с водой или пищей холерные
вибрионы в большинстве своем погибают
под действием кислой среды желудка.
Оставшиеся возбудители проникают в
тонкую кишку, локализуются в просвете
кишечника и прикрепляются к микроворсинкам
эпителия при помощи адгезинов.
Выделение эпителиальными клетками щелочного секрета, высокое содержание пептонов и желчи способствуют интенсивному размножению холерного вибриона и продукции экзотоксина. При этом холера – неинвазивная инфекция. Возбудитель внутрь клеток не проникает и воспалительная реакция не развивается.
Действие выделяемого вибрионом экзотоксина приводит к гиперсекреции ионов хлора, других электролитов и воды из энтероцитов в просвет тонкой кишки. Наряду с этим снижается реабсорбция воды в толстом кишечнике. Это обусловливает основные клинические проявления холеры: водянистую диарею и рвоту. В результате обезвоживания и нарушения электролитного баланса развиваются гиповолемия со сгущением крови и нарушением микроциркуляции, что приводит к артериальной гипотензии, сердечной недостаточности, нарушению сознания и гипотермии.
Инкубационный
период колеблется от нескольких часов до 5 дней
(в среднем 2-3 дня). Заболевание может
развиваться в типичной и атипичной
формах.
При типичном течении в зависимости от степени дегидратации различают легкую, среднетяжелую и тяжелую формы холеры. В типичных случаях болезнь развивается остро, часто внезапно. Появляются позывы на дефекацию, диарея (от 3 до 15-20 раз в сутки) и рвота. Стул обычно обильный, водянистый, напоминает «рисовый отвар». Рвота «фонтаном», без тошноты, многократная, с примесью желчи. В тяжелых случаях человек теряет до 30 л воды в сутки, температура тела снижается до 35-34°С (холерный алгид – от лат. аlgus – холодный).
Отмечается характерное появление facies hippocratica (запавшие глаза с заостренными чертами лица). При отсутствии лечения летальность больных в алгидной стадии достигает 60%.
В
современных условиях большинство
случаев холеры вызваны вибрионом Эль-Тор
и протекают в легкой форме. Соотношение
тяжелых поражений к количеству легких,
стертый форм для классической холеры
составляет 1:5-10, для холеры Эль-Тор
1:25-100.
Иммунитет
После перенесенного заболевания прочный, длительный, повторные случаи наблюдаются редко. Он обусловлен антитоксическими и антимикробными антителами, клетками иммунной памяти и фагоцитами.
Лабораторная диагностика
Основной метод – бактериологический. С учетом эпидемиологической опасности заболевания идентификация возбудителя должна происходить в максимально короткие сроки.
Целью исследований является выявление больных и бактерионосителей, контроль за эффективностью лечения больных и санация носителей, контроль над объектами внешней среды и эффективностью дезинфекционных мероприятий.
Материалы для исследований – испражнения, рвотные массы, желчь, секционный материал, вода, смывы с объектов окружающей среды, пищевые продукты и др.
Материал
следует доставлять в лабораторию не
позже 2 ч после забора. При невозможности
образцы помещают в транспортные среды
(наиболее пригодна 1% пептонная вода с
рН 8,2-8,6). Для посева используют жидкие
среды обогащения, щелочной МПА, элективные
среды (ТЦБС-агар и др.)
При невозможности
образцы помещают в транспортные среды
(наиболее пригодна 1% пептонная вода с
рН 8,2-8,6). Для посева используют жидкие
среды обогащения, щелочной МПА, элективные
среды (ТЦБС-агар и др.)
Срок роста на щелочной пептонной воде 6-8 ч, на щелочном агаре не менее 14-16 ч, на элективных плотных средах 18-24 ч.
Исследование больных, бактерионосителей и трупного материала проводят в несколько этапов.
Первоначально материал засевают на накопительную среду (например, щелочную пептонную воду), на щелочной агар или среду ТЦБС).
После
инкубации в течение 6-8 часов на щелочной
пептонной воде образуется пленка
микроорганизмов. Из нее готовят препараты
для нативной микроскопии и окраски по
Граму. Обнаруживают грамотрицательные
вибрионы, обладающие выраженной
подвижностью. Ставят тест на оксидазу,
который должен быть положительным.
Проводят реакцию агглютинации с О1-и
О139-сыворотками в титре 1/100.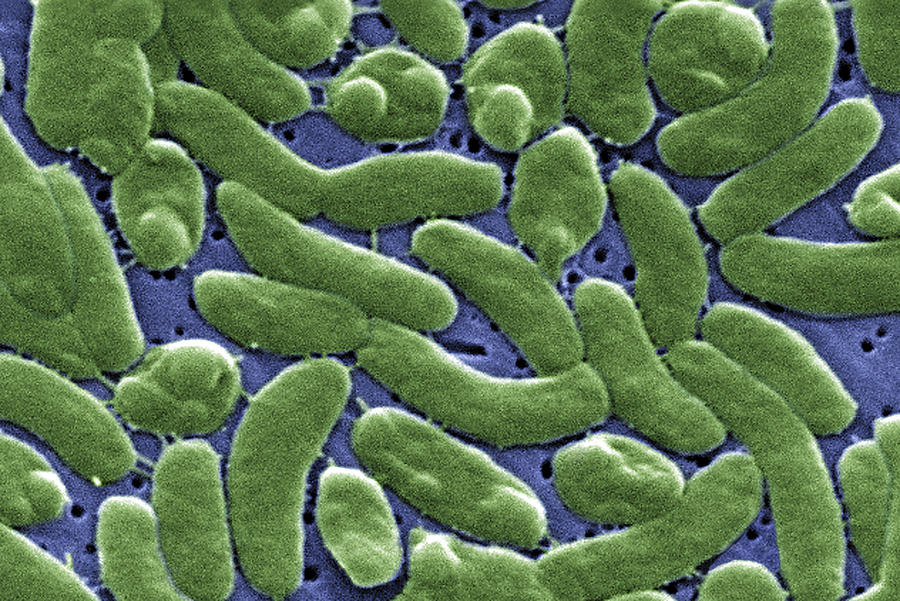 При
наличии агглютинации дают предварительный
положительный ответ о выделении
возбудителя.
При
наличии агглютинации дают предварительный
положительный ответ о выделении
возбудителя.
Из материала среды производят высев на щелочной агар и вторую среду накопления. Если при исследовании материала ускоренными методами (микроскопия, агглютинация О1-сывороткой) получают положительные результаты, пересев на другую среду накопления не производят.
Далее из чашек с ростом возбудителей отбирают для исследования не менее 5 подозрительных колоний. При этом на среде ТЦБС образуются колонии желтого цвета вследствие разложения сахарозы. Проверяют морфологию бактерий, проводят оксидазный тест. Подозрительные колонии исследуют в реакции агглютинации на стекле с О1-антисывороткой, с сыворотками Инаба и Огава в разведении 1:50-100, а также холерной сывороткой О139.
Материал
колоний пересевают для выделения чистой
культуры на скошенный щелочной агар
или среды с сахарозой и индикатором.
Затем проводят серологическую и
биохимическую иидентификацию выросших
микроорганизмов, дифференцируют биовары
возбудителей холеры по специфическим
тестам, включая фаготипирование.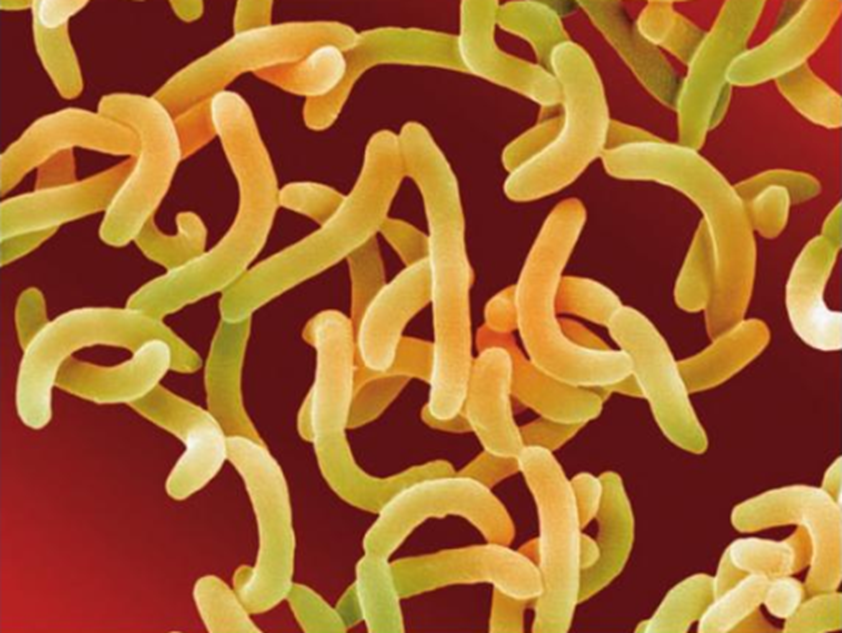
Для ускоренной идентификации возбудителей можно применять метод иммунной флюоресценции.
Лечение
Основным направлением в лечении является немедленное восполнение дефицита воды и электролитов. Адекватная регидратация и реминерализация солевыми растворами с глюкозой, заместительная инфузионная терапия позволяют стабилизировать состояние больных и приводят к выздоровлению.
Антибактериальную терапию проводят препаратами тетрациклинового ряда. Можно использовать хлорамфеникол, фторхинолоны.
Профилактика
С целью специфической профилактики используются вакцины.
Вакцина холерная
корпускулярная инактивированная сухая представляет собой взвесь равных
количеств холерных вибрионов сероваров
Огава и Инаба, классических или Эль-Тор
биоваров, выращенных на плотной
питательной среде и инактивированных
нагреванием или формалином. Препарат
предназначен для активной профилактики
холеры у взрослых и детей с 2-х-летнего
возраста по эпидемическим показаниям.
Препарат
предназначен для активной профилактики
холеры у взрослых и детей с 2-х-летнего
возраста по эпидемическим показаниям.
Вакцина холерная (холероген-анатоксин в сочетании с О-антигеном) представляет собой препарат, полученный из культуры холерного вибриона 569 В серовара Инаба, инактивированный формалином. Основным действующим началом является холероген-анатоксин и соматический О-антиген. Препарат предназначен для создания активного иммунитета против холеры с 7-летнего возраста по эпидемическим показаниям.
Данные вакцины обеспечивают развитие иммунитета у 50-80% привитых продолжительностью до 6-12 мес.
С учетом недостаточной эффективности и короткого срока действия имеющихся вакцин, в настоящее время разрабатываются препараты на основе живых аттенуированных штаммов возбудителя.
Неспецифические санитарно-гигиенические мероприятия
направлены на предупреждение заноса
холеры из неблагополучных районов,
раннее выявление больных и носителей,
эпидемиологический надзор за источниками
водоснабжения, контроль за соблюдением
санитарно-гигиенических норм на
предприятиях пищевой и молочной
промышленности, торговли и т. п.
п.
Вибрионы
СТАЙЛАБ предлагает тест-системы для выделения и очистки ДНК вибрионов, проведения ПЦР в реальном времени, а также тест-системы для микробиологического анализа вибрионов.
|
|
|||||||||
|
|||||||||
Вибрионы – это палочковидные грамотрицательные бактерии, способные двигаться при помощи одного или нескольких жгутиков. Чаще всего они являются факультативными анаэробами, что означает, что эти бактерии способны существовать и размножаться как в присутствии кислорода, так и в бескислородной среде. Некоторые из вибрионов вызывают заболевания людей, другие опасны для животных, рыб, ракообразных или моллюсков.
Чаще всего они являются факультативными анаэробами, что означает, что эти бактерии способны существовать и размножаться как в присутствии кислорода, так и в бескислородной среде. Некоторые из вибрионов вызывают заболевания людей, другие опасны для животных, рыб, ракообразных или моллюсков.
Пожалуй, наиболее известным из вибрионов является Vibrio cholera – возбудитель холеры. Основным проявлением этой болезни является диарея, вызываемая токсином холерного вибриона. В тяжелых случаях она приводит к серьезному обезвоживанию организма, и, как следствие, к смерти. Легкие формы холеры сложно отличить от пищевых токсикоинфекций, отравлений и других подобных состояний без ряда анализов. Зачастую холерные вибрионы присутствуют в организме, ничем себя не проявляя. При этом бессимптомные носители способны распространять их. В редких случаях человек может стать хроническим носителем этих микроорганизмов.
Холерный вибрион неустойчив к высыханию и воздействию кислот, в том числе, соляной кислоты, содержащейся в желудке. Возможно, это одна из причин, по которым заражение холерой при употреблении воды или пищи, содержащей патогенные вибрионы, происходит не всегда. Для процветания холерному вибриону необходима пресная или солоноватая вода (хотя он, в отличие от многих других микроорганизмов, выдерживает засоление до 25%), богатая органикой, особенно остатками белков. Такие условия присутствуют в дельтах рек Индии, и считается, что холерный вибрион длительное время обитал только на ее территории. Распространиться далеко за ее пределы он не мог: этому препятствовали засушливые области и горы. Чтобы пересечь их, вибрионам требовался носитель – человек или моллюск, в которых этот организм способен накапливаться, или же достаточно богатая органикой вода в емкости, изолированной от окружающей среды. Вероятно, такое происходило, и неоднократно: бессимптомное течение холеры и хроническое носительство оставляют человеку-носителю возможность перейти горы, пустыни или степи, не умерев от обезвоживания. Однако судя по тому, что до 1817 года эпидемии холеры не были зафиксированы вне Индии, вибрионов, успешно преодолевших все препятствия и попавших на подходящие территории, было слишком мало.
Возможно, это одна из причин, по которым заражение холерой при употреблении воды или пищи, содержащей патогенные вибрионы, происходит не всегда. Для процветания холерному вибриону необходима пресная или солоноватая вода (хотя он, в отличие от многих других микроорганизмов, выдерживает засоление до 25%), богатая органикой, особенно остатками белков. Такие условия присутствуют в дельтах рек Индии, и считается, что холерный вибрион длительное время обитал только на ее территории. Распространиться далеко за ее пределы он не мог: этому препятствовали засушливые области и горы. Чтобы пересечь их, вибрионам требовался носитель – человек или моллюск, в которых этот организм способен накапливаться, или же достаточно богатая органикой вода в емкости, изолированной от окружающей среды. Вероятно, такое происходило, и неоднократно: бессимптомное течение холеры и хроническое носительство оставляют человеку-носителю возможность перейти горы, пустыни или степи, не умерев от обезвоживания. Однако судя по тому, что до 1817 года эпидемии холеры не были зафиксированы вне Индии, вибрионов, успешно преодолевших все препятствия и попавших на подходящие территории, было слишком мало. Возможно, впрочем, что заболевание, вызываемое ими, просто не распознавали как холеру, принимая ее, например, за смертельное пищевое отравление или дизентерию.
Возможно, впрочем, что заболевание, вызываемое ими, просто не распознавали как холеру, принимая ее, например, за смертельное пищевое отравление или дизентерию.
Что именно привело к первой пандемии холеры и как именно вибрион попал из Индии в Китай, Японию, Персию и на юг Российской Империи, в Астрахань, неизвестно до сих пор. Эпидемия началась в Индии, но они происходили и ранее. Помочь холерному вибриону распространиться могло усиление торговых и особенно военных транспортных потоков, а также нерегулируемый сброс балластных вод кораблями в портах. В Астрахань микроорганизм попал, вероятно, из Персии, с судами, ходившими по Каспийскому морю. Пандемия продолжалась до 1824 года, после чего по неизвестным причинам прекратилась. За ней последовали еще шесть пандемий. Возбудитель холеры впервые был выявлен в 1854 году Филлипо Пачини. Однако его работы были малоизвестны, и о холерном вибрионе заговорили лишь после того, как в 1883 году его обнаружил Роберт Кох. Считается, что в этом открытии ему способствовала смерть Луи Тюиллье, одного из учеников Пастера, от холеры, которую он исследовал в Египте вместе с коллегами.
В настоящее время в составе Всемирной Организации Здравоохранения существует Глобальная целевая группа ВОЗ по борьбе с холерой, оказывающая поддержку по борьбе и профилактике холеры на уровне стран.
Парагемолитический вибрион (Vibrio parahaemolyticus) не так широко известен, как возбудитель холеры. Этот патогенный микроорганизм распространен в азиатских странах, в том числе, в Японии, где в 1950 году и был выявлен впервые – как возбудитель кишечной инфекции с летальностью в 7,5%. Он также обнаружен в Черном и Каспийском морях, в Африке и Латинской Америке. Парагемолитический вибрион плохо переносит сильное нагревание, но сохраняется в замороженных продуктах и устойчив к воздействию соли: в слабосоленых и сушеных продуктах он способен даже размножаться. На средах без соли парагемолитический вибрион не растет.
Чаще всего им заражаются при употреблении в пищу блюд из моллюсков, крабов, креветок и рыбы, которые были недостаточно качественно приготовлены или хранились в ненадлежащих условиях. В некоторых случаях заражение происходит при употреблении пищи на которую попала морская вода. Энтеротоксин парагемолитического вибриона вызывает энтерит, сопровождающийся диареей. В некоторых случаях парагемолитический вибрион вызывает раневые инфекции.
В некоторых случаях заражение происходит при употреблении пищи на которую попала морская вода. Энтеротоксин парагемолитического вибриона вызывает энтерит, сопровождающийся диареей. В некоторых случаях парагемолитический вибрион вызывает раневые инфекции.
Vibrio vulnificus нередко накапливается в двустворчатых моллюсках. При попадании этого вибриона в раны возникает гнойная инфекция, тяжелые формы которой схожи с газовой гангреной. Если этот вибрион с морской водой проникает в легкие, он может стать причиной пневмонии. Описаны случаи эндометритов, вызванных V. vulnificus. Употребление в пищу моллюсков, зараженных этим микроорганизмом также приводит к заболеваниям, которые проявляются в том числе в форме поражений кожи. Кроме того, этот вибрион вызывает у людей острые уретриты, кардиоваскулиты и воспаления подкожной жировой ткани. Зафиксированы смертельные случаи таких заболеваний.
В Российской Федерации содержание парагемолитического вибриона ограничено в продуктах из морской рыбы, ракообразных и моллюсков. Согласно Техническому Регламенту Таможенного Союза ТР ТС 021/2011 «О безопасности пищевой продукции», содержание V. parahaemolyticus в охлажденной морской рыбе не должно превышать 100 КОЕ/г.
Согласно Техническому Регламенту Таможенного Союза ТР ТС 021/2011 «О безопасности пищевой продукции», содержание V. parahaemolyticus в охлажденной морской рыбе не должно превышать 100 КОЕ/г.
Методы определения вибрионов включают микробиологические и биохимические методы анализа. К микробиологическим методам относится культивирование бактерий на селективных средах. К биохимическим – анализ того, какие именно вещества способны ферментировать обнаруженные микроорганизмы. Сочетание этих методов позволяет с высокой точностью детектировать бактерии. Наиболее точным методом определения вибрионов является анализ ДНК с помощью метода ПЦР.
Литература
- Официальный сайт ВОЗ
- Поль де Крюи. Охотники за микробами. Санкт-Петербург, Амфора, 2000.
- О.К. Поздеев. Медицинская микробиология. Москва, ГЭОТАР-МЕД, 2001.
- А.В. Воробьев, А.С. Быков, Е.П. Пашков, А.М. Рыбакова. Микробиология. Москва, «Медицина», 2003
- Centers for Disease Control and Prevention.
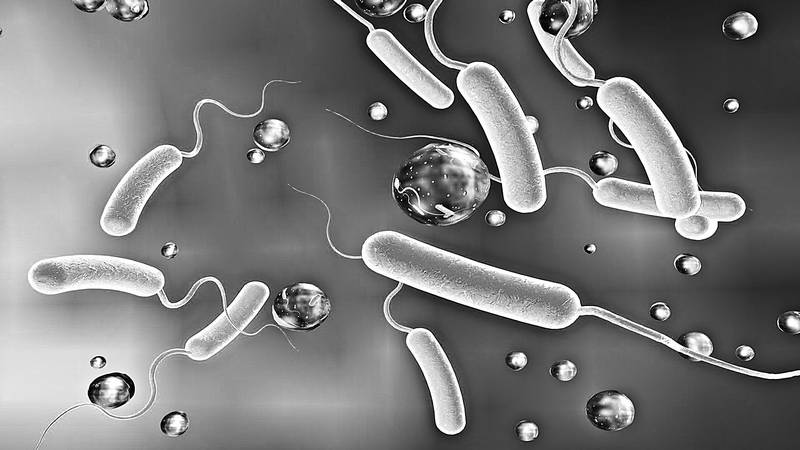 Vibrio parahaemolyticus.
Vibrio parahaemolyticus.
вопросов и ответов | Vibrio Болезнь (вибриоз)
Что такое
Vibrio бактерии?Бактерии Vibrio естественным образом обитают в некоторых прибрежных водах и присутствуют в более высоких концентрациях в период с мая по октябрь, когда температура воды выше.
Вы можете заразиться вирусом Vibrio при употреблении в пищу сырых устриц. Узнайте почему >
Что такое вибриоз?
Около десятка видов Vibrio могут вызывать у человека заболевание, известное как вибриоз. Наиболее распространенными видами, вызывающими болезни человека в Соединенных Штатах, являются Парагемолитический вибрион , Вульнификус и Альгинолитический вибрион .
Примечание. Этот веб-сайт посвящен вибриозу, а не холере, вызываемой другими штаммами Vibrio . Чтобы узнать о холере, посетите веб-сайт CDC по холере.
Как люди заражаются вибриозом?
Большинство людей заражаются при употреблении в пищу сырых или недоваренных моллюсков, особенно устриц. Некоторые виды Vibrio также могут вызывать кожную инфекцию, когда открытая рана подвергается воздействию соленой или солоноватой воды. Солоноватая вода представляет собой смесь пресной и соленой воды. Часто встречается там, где реки впадают в море.
Некоторые виды Vibrio также могут вызывать кожную инфекцию, когда открытая рана подвергается воздействию соленой или солоноватой воды. Солоноватая вода представляет собой смесь пресной и соленой воды. Часто встречается там, где реки впадают в море.
Узнайте, как предотвратить заражение.
Кто чаще болеет вибриозом?
Люди с ослабленной иммунной системой, особенно с хроническими заболеваниями печени, более подвержены риску заражения вибриозом. Употребление в пищу сырых морепродуктов, особенно устриц, и воздействие на открытые раны соленой или солоноватой воды может увеличить вероятность заражения человека вибриозом.
Узнайте больше о Vibrio и устрицах.
В какие месяцы люди чаще заражаются вибриозом?
Около 80% случаев заражения приходится на период с мая по октябрь, когда температура воды выше.
Насколько распространен вибриоз?
По оценкам CDC, вибриоз ежегодно вызывает 80 000 заболеваний в Соединенных Штатах. По оценкам, около 52 000 из этих заболеваний являются результатом употребления зараженной пищи.
По оценкам, около 52 000 из этих заболеваний являются результатом употребления зараженной пищи.
Наиболее часто сообщаемый вид, Vibrio parahaemolyticus, , по оценкам, ежегодно вызывает 45 000 заболеваний в Соединенных Штатах.
Является ли вибриоз серьезным заболеванием?
Большинство людей с легкой формой вибриоза выздоравливают примерно через 3 дня без длительных последствий. Однако люди с инфекцией Vibrio vulnificus могут серьезно заболеть и нуждаться в интенсивной терапии или ампутации конечностей . Около 1 из 5 человек с этим типом инфекции умирает, иногда в течение дня или двух после заболевания.
Узнайте больше о Vibrio vulnificus.
Как предотвратить вибриоз?
Чтобы снизить вероятность заражения вибриозом, не ешьте сырых или недоваренных моллюсков, таких как устрицы. Если у вас есть рана (в том числе от недавней операции, пирсинга или татуировки), избегайте контакта с соленой или солоноватой водой или накройте рану водонепроницаемой повязкой, если есть вероятность, что она может попасть в соленую или солоноватую воду, сырые морепродукты или соки из сырых морепродуктов.
Получите больше советов по предотвращению вибриоза.
Как CDC отслеживает вибриоз?
Вибриоз является заболеванием, подлежащим регистрации на национальном уровне с 2007 года.
Департаменты здравоохранения сообщают о случаях заболевания в систему наблюдения за холерой и другими вибрионами (COVIS). COVIS был инициирован CDC, FDA и четырьмя штатами побережья Мексиканского залива (Алабама, Флорида, Луизиана и Техас) в 1989 году. К началу 2000-х почти все штаты добровольно отчитывались.
Потому что 9Бактерии 0003 Vibrio нелегко идентифицировать при обычном тестировании, о многих случаях не сообщается.
Узнайте больше об эпиднадзоре за вибриозом.
Наверх страницы
Vibrio vulnificus & Раны | Vibrio Болезнь (вибриоз)
Возможно, вы слышали, что вы можете заразиться Vibrio , употребляя в пищу сырые или недоваренные устрицы и другие морепродукты. Но знаете ли вы, что вы также можете заразиться Vibrio через открытую рану? Это может произойти, когда рана соприкасается с сырыми или недоваренными морепродуктами, их соками или каплями, а также с соленой или солоноватой водой. *
*
Один вид, Vibrio vulnificus , может вызывать опасные для жизни раневые инфекции. Многим людям с инфекцией Vibrio vulnificus требуется интенсивная терапия или ампутация конечностей, и примерно каждый пятый человек с этой инфекцией умирает, иногда в течение дня или двух после заболевания.
Некоторые инфекции Vibrio vulnificus приводят к некротизирующему фасциту, тяжелой инфекции, при которой отмирает плоть вокруг открытой раны. Некоторые сообщения средств массовой информации называют этот вид инфекции «плотоядными бактериями», хотя некротизирующий фасциит может быть вызван более чем одним типом бактерий.
Кто чаще заражается раневой инфекцией Vibrio ?
Заразиться раневой инфекцией Vibrio может каждый. Но у некоторых людей больше шансов заразиться инфекцией и получить серьезные осложнения — например, люди с заболеванием печени или принимающие лекарства, снижающие способность организма бороться с микробами. Узнайте, подвержены ли вы повышенному риску заражения.
Узнайте, подвержены ли вы повышенному риску заражения.
Как я могу предотвратить раневую инфекцию Vibrio , если у меня есть рана?
Вы можете снизить вероятность заражения раневой инфекцией Vibrio , следуя этим советам:
- Если у вас есть рана (в том числе в результате недавней операции, пирсинга или татуировки), держитесь подальше от соленой или солоноватой воды, если возможный. Это включает в себя прогулку по пляжу.
- Накройте рану водонепроницаемой повязкой, если она может соприкоснуться с соленой водой, солоноватой водой или сырыми или недоваренными морепродуктами и их соками. Этот контакт может произойти во время повседневной деятельности, такой как плавание, рыбалка или прогулка по пляжу. Это также может произойти, когда ураган или штормовой нагон вызывают наводнение.
- Тщательно промойте раны и порезы водой с мылом после контакта с соленой водой, солоноватой водой, сырыми морепродуктами или их соками.

